«Ищите педиатра»
Все началось с небольшого насморка вечером 4 декабря 2020 года. А утром у Саши заболело горло. Около 12 часов дня она пожаловалась на головную боль и озноб. Через минуту у нее начались судороги, она перестала реагировать на звуки. Глаза были открыты.
— Мы ее повезли в больницу сами, на своей машине, — рассказывает Наталья, мама Саши, — скорую помощь сейчас нужно вызывать через Калугу. Я набрала 112, но сбросила. Поняла, что счет идет на минуты. Пока примут звонок, пока позвонят в нашу Тарусскую ЦРБ. А будет ли на месте скорая и как быстро они приедут? Скорая у нас одна на весь район. Завернули Сашку в покрывало и повезли в больницу. По дороге я еще раз набрала 112. Попросила оператора, чтобы в больнице встречали врачи, сообщила, что везем ребенка с судорогами и без сознания, что все очень плохо. Мы приехали в ЦРБ примерно в 12.20.
Родителей в Тарусской ЦРБ встретили медсестра и уборщица. Медсестра начала делать искусственное дыхание и массаж сердца, а уборщица искала мешок Амбу — механическое ручное устройство для искусственной вентиляции легких. Уборщица долго не могла его найти, потому что не представляла, что это такое.
Женщины ждали врача, говорили, что он должен вот-вот прийти. И все время спрашивали: «Где врач? Ну где же врач?»
Дежурным врачом в тот день был окулист. Он должен был оценить обстановку и вызвать нужных специалистов. Таков порядок в ЦРБ.
Пока окулист осматривал девочку, мама искала телефон главврача. Была суббота, в центральной районной больнице не было ни терапевта, ни педиатра.
— Я попросила у главврача помощи, сказала, что нужны врачи, дела плохи, — вспоминает Наталья. — Главврач ответила, что нужно звонить педиатрам. Водитель скорой помощи, который дежурил на своем автомобиле, дал мне журнал с телефонами, и я звонила всем педиатрам — их работает в ЦРБ трое. Только один взял трубку и сказал, что физически не сможет приехать, так как находится в Серпухове. Педиатру, которая дежурила в тот день, но находилась дома, я не дозвонилась. Она просто не брала трубку.
Точного адреса педиатра в приемном отделении не знали. Отец Саши поехал по одному примерному адресу, а водитель скорой — по другому.
Врач-терапевт приехал через 20 минут. Сделал укол в сердце. Только через 40 минут девочку подняли в реанимационное отделение, где есть вся аппаратура.
Водитель скорой нашел и привез педиатра. После 13 часов приехал реаниматолог.
Примерно в 13:45 из кабинета интенсивной терапии начали уходить все врачи — терапевт, педиатр, реаниматолог.
— И все мимо нас, — вспоминает мама Саши. — Я спросила у заместителя главного врача, которая вышла первой: «Может, все же лучше отвезти в Калугу?» Она ответила, что как раз идет звонить по этому вопросу. Минут через 10 я решила узнать, что решили, и спустилась вниз, в кабинет заместителя главврача. Проходя мимо приемного отделения, я спросила у окулиста, дежурного врача: «Сашка же сама дышит?» А он отвечает: «Да она умерла». Я говорю: «Как умерла?» Ну и все, меня там накрыло, конечно. А они писали, долго все писали в бумажках чего-то…
Ни один врач, выходя из реанимации, не посчитал нужным сообщить о смерти ребенка. Мама узнала это случайно.
— Потом кто-то из медиков мне сказал, что если бы это была Москва или Калуга, может быть и можно было спасти. Получается, здесь, в Тарусе, наши дети будут умирать, потому что у нас в ЦРБ не хватает врачей. Три педиатра, не хватает реаниматологов, анестезиологов. У нас крутое отделение интенсивной терапии, современное оборудование, разные пищалки-мигалки, а дежурного врача в нем нет. И при наличии в больнице палаты реанимации Сашку откачивали на кушетке в приемном покое. Девочка-медсестра и дежурный врач, конечно, сделали, что могли.
Причина смерти
Саша умерла в субботу, в понедельник планировали провести вскрытие. Но Наталье сообщили, что его не будет, потому что нет детского патологоанатома.
— А потом мне звонят и говорят: «Вскрытие проведено, можете забрать тело». Но мы же уже все отменили. Как забрать? Нас же не предупредили. Как так можно…
Три с половиной недели маме Саши не сообщали причину смерти.
— Все говорили: звоните во вторник, потом в пятницу, потом опять во вторник. Я написала письмо губернатору и в Минздрав, где я задала все вопросы, которые меня интересовали. И в том числе, почему я не знаю причин смерти ребенка. На следующий день мне позвонила следователь (Следственный комитет проводит проверку). Хотя она тоже могла мне не звонить, и сказала, что причина смерти — ковид. И чтобы выяснить это, им потребовалось 3,5 недели!

Фото: istockphoto
Из ответа Минздрава Калужской области:
«Можно однозначно сказать, что ребенок, Старухина Саша, 05.12.2020 поступила в приемное отделение ГБУЗ КО «ЦРБ Тарусского района» в состоянии клинической смерти с отрицательным прогнозом. Причина смерти непредотвратима — острая респираторная недостаточность, развившаяся в исходе новой коронавирусной инфекции с присоединением десквамативной пневмонии с интерстициальным и геморрагическим компонентами, отеком головного мозга».
— Жуткий диагноз, — говорит Наталья. — Вырисовывается очень страшная картина. Здоровый ребенок, который очень редко болел вообще, в одну минуту может умереть.
Саша Старухина не вошла в официальную статистику смертности от ковида. Почему? На этот вопрос региональный Минздрав маме не отвечает.
— Я писала в управление Роспотребнадзора в Калуге о том, что произошел такой страшный случай: ребенок без хронических заболеваний, насморк вечером, утром болит горло и через два часа она умирает, — рассказывает Наталья. — И это ковид.
Почему не проверили других детей? Не взяли мазки у одноклассников?
На письмо мое они не ответили — сказали, что на жалобы по электронной почте они не отвечают, только через их сайт. А по телефону они мне сообщили, что если бы у детей были признаки простудных заболеваний, они бы их проверили. Ну, так у нас-то тоже признаков не было! Я не знаю, как проводятся медосмотры у детей в Москве и других крупных городах. В нашей школьной медицинской карте нет ни одной записи о медосмотрах, хотя они должны там быть.
В новом ответе Минздрав пишет:
«…Такие тяжелые последствия коронавирусной инфекции развивались не одномоментно и не могли развиваться бессимптомно. Отсроченное обращение за медицинской помощью способствовало агрессивному молниеносному течению инфекционного процесса и развитию острого респираторного дистресс-синдрома».
И дальше в ответе делается вывод: «Данное осложнение развивалось в течение нескольких дней и имело, скорее всего, бессимптомное течение, которое и привело к недооценке тяжести состояния ребенка и позднему обращению за медицинской помощью».
— Я не понимаю, сначала они пишут, что такая форма ковида не могла развиваться бессимптомно и мы поздно обратились за помощью, — комментирует Наталья. — Я что, скорую должна была вызывать, когда у дочери насморк начался? И дальше они пишут, что осложнение имело бессимптомное течение. То есть они сами себе противоречат. Что это за ответ? Меня очень беспокоит, что наш случай игнорируется Минздравом и они не пытаются как-то изучить это, чтобы такое не происходило с другими детьми.
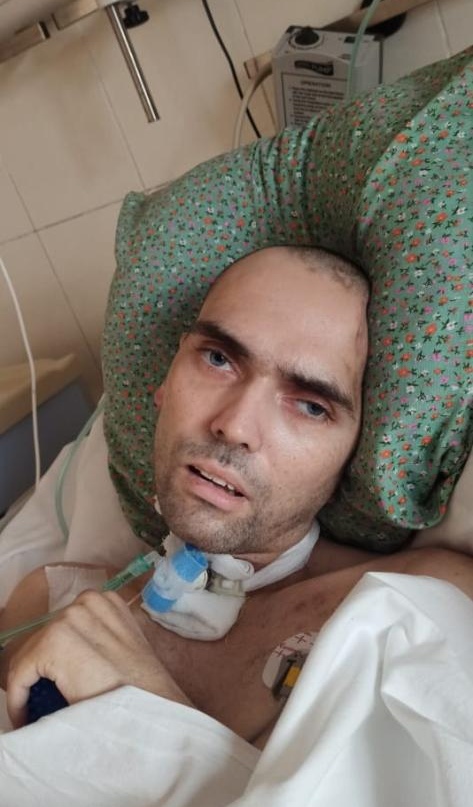
Реаниматолог просил: «Девочка, очнись, тебе всего 19 лет»
Аня Горшкова умерла 4 декабря 2020 года в Саратове.
— Я работаю в медицинском учреждении, где, конечно, и подхватила эту заразу и принесла ее в дом, — рассказывает Оксана, мама Ани. — От меня заразились пожилые родители, муж. Маленький пятилетний ребенок болел немножко. Маму мою забрали в больницу. Она провела там 8 недель, 4 — в реанимации. Папа 10 дней был в стационаре. Старшая дочка Аня у меня как подросток — маленького роста, 45 килограммов. Она тоже заболела…
3 декабря 2020 года Аня сказала, что ее тошнит. Двумя днями ранее у нее на ладошках появились красные пятнышки. Началась тахикардия, упало давление, понизилась температура. 4 декабря она лежала целый день, вечером пожаловалась маме, что ей стало хуже. У нее выступил холодный липкий пот, были судороги ног. Мама вызвала скорую, которая приехала примерно в 22:00.
— Искусственное дыхание я ей делала, — вспоминает Оксана, — они отказались, потому что у нас в доме ковид.
Я на коленях стояла перед ней — говорила: «Девочка, очнись, очнись, малыш».
В остальном они боролись. Делали, что могли. Чуть позже приехала реанимация, и продолжали реанимировать ребенка. Врач-реаниматолог тоже просил: «Девочка, очнись, тебе всего 19 лет». Но я сама уже к ним подошла и говорю: «Оставьте ее в покое, она уже умерла».
Экспертизу родители Ани получили только через три с половиной месяца. И то только потому, что Оксана написала жалобу в Минздрав и Следственный комитет. Через неделю после жалобы экспертиза была готова. Диагноз: новая коронавирусная инфекция, пневмония, токсический шок.
— Я хочу, чтобы Минздрав обратил на эти случаи внимание, — говорит Оксана. — Может быть, таким образом мы других детей спасем. Что-то же нужно предпринимать, делать какие-то выводы.
В статистику смертности от ковида Аня тоже почему-то не попала.
Как распознать у ребенка опасные последствия ковида
— Дети болеют коронавирусной инфекцией гораздо реже, чем взрослые, — объясняет врач-педиатр, кандидат медицинских наук Евгений Тимаков. — Но, с другой стороны, выявляется она гораздо реже, чем у взрослых. Потому что с детьми реже обращаются за помощью. Так как коронавирусная инфекция у детей протекает в более легкой форме, часто — малосимптомной.
Процент детей, которые заболевают коронавирусной инфекцией, вырос. Если прошлой весной болели 4–5%, то сейчас — от 10 до 12% в зависимости от региона, отметил собеседник «Правмира».
— Где-то у 2% детей заболевание протекает в тяжелой форме. И самое тяжелое осложнение — это мультисистемный воспалительный синдром. Это аналог цитокинового шторма у взрослых. Он развивается, как правило, у детей, которые имеют сопутствующую патологию, и риски развития осложнений имеют дети с хроническими заболеваниями, аутоиммунными, сахарным диабетом. Это дети с избыточной массой тела. Летальные исходы у детей, к счастью, единичны, но они есть, — продолжает Евгений Тимаков.

Фото: Gustavo Fring / pexels
При этом он считает, что болезнь не может привести к летальному исходу за несколько часов. Потому что коронавирус не вызывает осложнения так быстро.
— Коронавирусная инфекция накопительная. В описанных случаях, скорее всего, коронавирус развивался до этого, но не были распознаны симптомы. Пятна на руках — это однозначно действие мультисистемного воспалительного синдрома. Он развивается чаще всего через 1–6 недель после перенесенной инфекции. Любые высыпания после коронавирусной инфекции требуют осмотра врача и зачастую госпитализации, чтобы проводить специфическую терапию, — заключает он.
Родителям нужно обращать внимание на следующие симптомы у детей:
- усталость;
- утомляемость;
- нарушение сна;
- одышка;
- изменение цвета кожных покровов;
- боль в грудной клетке, в ногах, в мышцах, в суставах;
- длительная высокая температура.
В этом случае однозначно нужно обращаться к врачу.
Что такое мультисистемный воспалительный синдром
Больницы в Италии, Европе и Северной Америке сообщают, что в отделения интенсивной терапии поступают дети с симптомами мультисистемного воспалительного синдрома. Чаще всего его выявляют у детей в возрасте от 3 до 12 лет. Первые такие случаи зафиксированы в мае 2020 года, по данным ВОЗ.
При мультисистемном синдроме воспалительные процессы затрагивают сердце, кровеносные сосуды, почки, пищеварительную систему, мозг, кожу, глаза. Воспаление обычно вызывает отеки, часто с покраснением и болью. Основные симптомы: лихорадка, не проходящая в течение суток, рвота, диарея, боль в животе, появление сыпи на коже, покраснение глаз, припухлость губ и языка, отек или покраснение рук или ног, а также чувство усталости.
Усложняет диагностику синдрома то, что он может возникнуть через несколько недель после излечения от COVID-19. Симптомы схожи с болезнью Кавасаки. Но мультисистемный воспалительный синдром поражает в основном детей старше трех лет, в то время как средний возраст пациентов с болезнью Кавасаки — 2 года.
Всего в мире описано свыше 600 случаев мультисистемного воспалительного синдрома. Большинство наблюдений зафиксировано в Великобритании, Франции и США.
Например, в Израиле было зарегистрировано три случая мультисистемного воспалительного синдрома, и ни один из них не оказался летальным. Известно примерно о 70 случаях в Нью-Йорке. У всех детей в Америке была высокая температура и воспаление, и им требовалось стационарное лечение. У некоторых наблюдалась сыпь, боль в животе, рвота или диарея. Менее половины детей испытывали трудности с дыханием. Летальность при этом синдроме — 0,5–1%.
В июне прошлого года от мультисистемного воспалительного синдрома умерла двухлетняя девочка в Москве. Сколько всего таких случаев в России — неизвестно. Но родителям стоит быть бдительными.