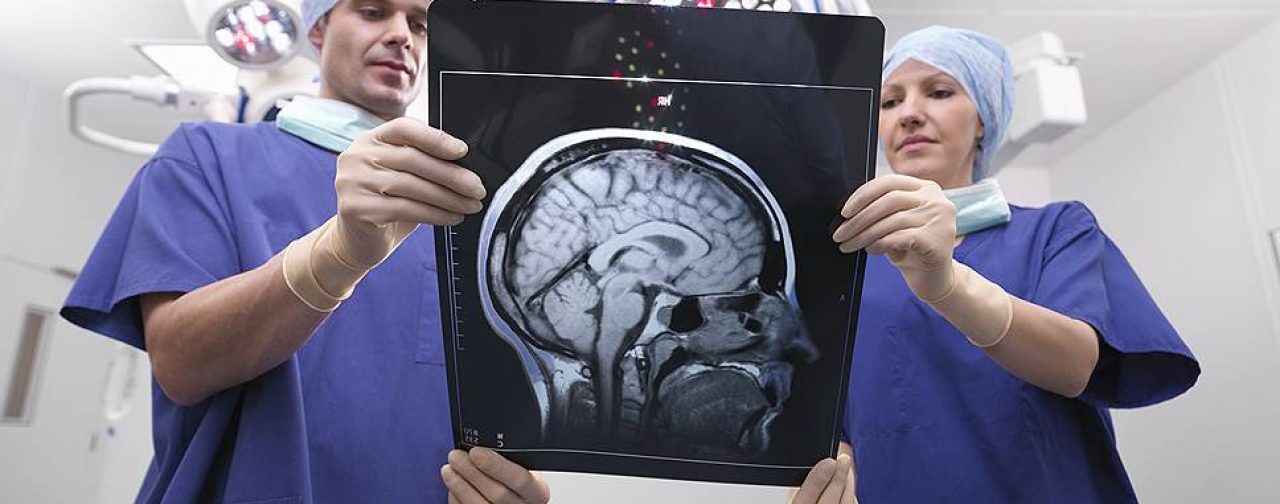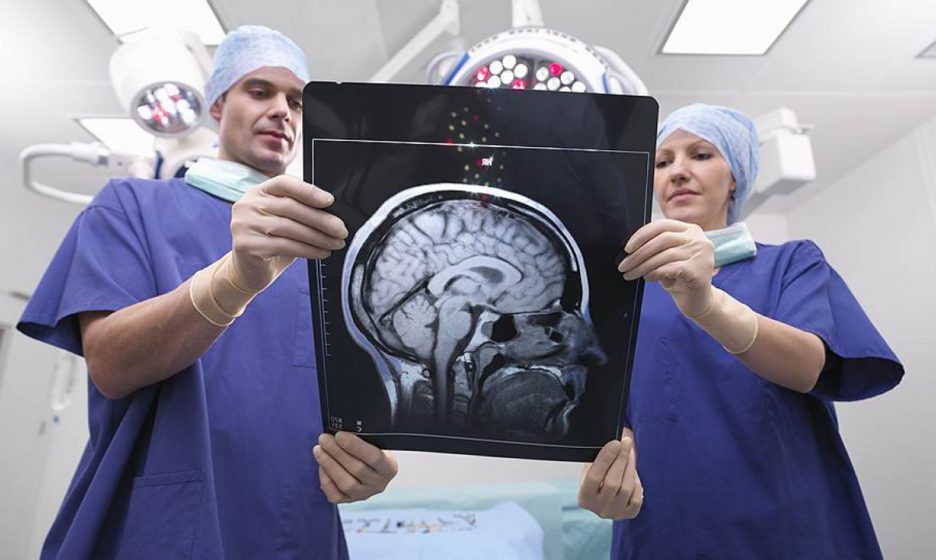
Что такое рассеянный склероз, и какие формы у этого заболевания бывают?
Рассеянный склероз — это заболевание центральной нервной системы, которая состоит из головного и спинного и мозга. В результате заболевания нервные волокна повреждаются или разрушаются, мозг становится как бы чужероден телу и начинает атрофироваться, уменьшаться в размерах, деградировать. Это заболевание, как правило, дебютирует в молодом возрасте, в среднем 22-26 лет, чаще болеют женщины. Еще его называют «болезнью с тысячью лиц», потому что у рассеянного склероза сотни различных вариантов начала. Поэтому и пациент приходит не всегда к неврологу — он может прийти к хирургу, окулисту, к психиатру и к терапевту, начинается болезнь очень по-разному.
У рассеянного склероза есть несколько форм. Ремиттирующая происходит с промежутками, ремиссиями, когда человек чувствует себя относительно здоровым. А есть форма без ремиссии, первично-прогрессирующая. Есть еще вторично-прогрессирующая форма: сначала ремиссии были, потом они прекратились, и началось постоянное ухудшение. У каждой формы заболевания есть своя генетическая детерминанта, поэтому будем считать, что они достаточно самостоятельны и не перетекают одна в другую.
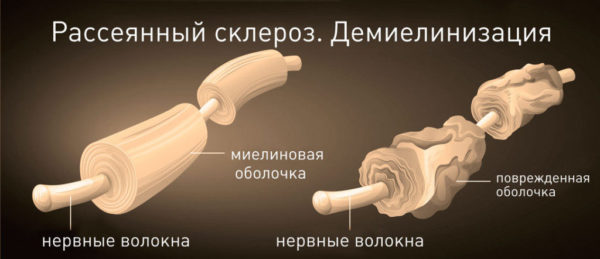
Сравнение нервных волокон здорового человека и человека с рассеянным склерозом. Фото: med-explorer.ru
Почему это заболевание возникает и у кого?
Существует определенного рода генетическая предрасположенность, в том числе и расовая. В основном, рассеянный склероз распространен среди представителей европеоидной расы. А из белых доля заболевания выше среди людей, имеющих скандинавскую кровь. Например, в Скандинавии с таким диагнозом будет 100 человек на 100 тысяч населения, в Москве 50 на 100 тысяч населения, в Японии— 10 на 100 тысяч населения, а в Африке — 5 на 100 тысяч человек.
У заболевания масса вариантов проявления, есть какие-то самые распространенные симптомы?
Из наиболее часто проявляющихся, классических симптомов рассеянного склероза на первом месте стоит нарушение двигательной функции. У человека возникает ранняя усталость, при том, что он молод. Он перестает воспринимать привычные для него физические нагрузки как адекватные, быстро устает.
На втором месте – нарушение координаторной функции. Сам человек может и не обращать на это внимания, но люди со стороны могут ему об этом сказать, предположить, что он пьян.
На третьем месте находится преходящее нарушение зрения: в какой-то момент человек вдруг слепнет, а потом зрение снова возвращается.
К классическим проявлениям могут примешиваться эпилептические припадки, нарушение разных видов чувствительности, могут случаться различные болевые ощущения, в ряде случаев даже не локализованные, то есть пациенты не могут точно указать, где болит. Это могут быть тазовые нарушения, психические изменения. Вся эта симптоматика может проявляться в разных комбинациях и в разное время.
С такими симптомами надо к неврологу? Какой врач должен быть отправной точкой?
Обычно человек принимает решение, исходя из того, что у него болит. Если у него нарушение зрения, то он пойдет к окулисту, если у него по какой-то причине начинает болеть спина и возникает слабость в ногах, то он пойдет к вертеброневрологу или к неврологу. Если у него возникают какие-то трудности с мочеиспусканием, то он может пойти к хирургу-урологу. Бывают и сердечные боли, тогда он пойдет к кардиологу, но чаще всего это невролог и окулист.
Грамотный доктор задаст все вопросы, потому что если у пациента рассеянный склероз, то нарушение зрения, которое он будет предъявлять в качестве жалобы, не будет корректироваться очками. И это наведет окулиста на мысль, что нужна консультация невролога.
Какие прогнозы у заболевания? С чем в реальной жизни приходиться сталкиваться пациентам, у которых диагностирован рассеянный склероз?
Прогноз сейчас зависит от лечения. Например, ремиттирующая форма течения заболевания имеет хороший прогноз – при своевременном лечении пациент может быть достаточно хорошо клинически скомпенсированным, у него может не быть обострений 10-20 лет. Он может вести абсолютно нормальную, адекватную жизнь — и как работник, и как член семьи, и как гражданин.
Если возникает проблема с получением лекарственных средств, либо пациенту был несвоевременно поставлен диагноз, тогда возможны трудности, и в таком варианте обычно через пять лет наступает инвалидизация. Сейчас для лечения ремиттирующей формы рассеянного склероза существует порядка двух десятков лекарственных средств и первой линии терапии, и второй линии, они называются ПИТРС – препараты, изменяющие течение рассеянного склероза. Именно эти препараты позволяют пациентам быть клинически сохранными.
Для лечения первично-прогрессирующих форм рассеянного склероза появились новые препараты, они уже зарегистрированы в России. Сейчас выходят на регистрацию препараты для вторично-прогрессирующей формы. Потихоньку, при доступности этих лекарственных средств, можно будет вполне компенсировать эти состояния, добиться достаточно высокого уровня качества жизни и длительной жизни без клинических проявлений болезни.
Правда ли, что вылечить нельзя?
Да, правда. Задача — максимально поддерживать человека на определенном уровне, не дать заболеванию сделать «скачок», в этом смысл терапии.
Пациенты должны принимать эти лекарства постоянно или с какой-то периодичностью?
Это зависит от препарата: некоторые принимаются ежедневно, причем это инъекции, некоторые принимаются через день, через два или раз в неделю. Есть препараты более пролонгированные, которые принимаются через две недели и через месяц. Сейчас появились таблетки, которые принимают раз в месяц, и внутривенные лекарства, которые применяют раз в полгода. Все они принимаются пожизненно. Есть, правда, пара лекарственных препаратов, которые используют на протяжении двух-трех лет и потом считается, что их можно больше не применять – происходит стабилизация процесса, нет нужды в последующем приеме. Но мы в России такого опыта пока не имеем.
Эти пациенты обеспечиваются необходимыми лекарствами за счет государства или вынуждены сами их покупать?
Препараты дорогие, стоят они от 500 тысяч рублей до 5 миллионов рублей в год. И понятно, что ежегодно сам человек таких лекарственных средств купить не может.
У нас есть государственная программа, называется она «12 нозологий». В 2007 году она была принята в качестве самостоятельной статьи в бюджете, в 2011 году стала самостоятельной федеральной целевой программой и вошла в федеральный закон № 323. Под нее каждый год проводят заседания клинической комиссии Минздрава, выписывается специальное постановление Правительства для этой программы. И на местах министерства или департаменты здравоохранения регионов собирают списки этих пациентов, подают их в федеральный Минздрав, а назад идут лекарственные препараты, которые министерство покупает за бюджетные средства. Так сейчас происходит бесплатное обеспечение пациентов лекарственным препаратом, покрытие по необходимым лекарствам составляет порядка 80% для всех форм рассеянного склероза, для ремиттирующей формы – 100%.
Помимо лекарств можно как-то помочь таким пациентам? Близкие и члены семьи могут что-то сделать?
Нужна очень серьезная поддержка со стороны семьи или близких людей, неконфликтная домашняя ситуация. Во-вторых, при необходимости, при наличии группы инвалидности, пациента нужно обеспечить всеми социальными условиями и техническими средствами реабилитации. Очень важно, чтобы он проходил реабилитационные методики и своевременно принимал лекарства. Надо, чтобы семья стала большой «напоминалкой» о том, за чем он должен следить, чтобы оказывала эмоциональную поддержку. Определенная диета, насыщенная витаминами, со скомпенсированным количеством белков и длинноцепочечными жирными кислотами, определенный режим дня, водные процедуры, физиотерапия — все это надо выполнять.
Надо, чтобы эти люди работали с некоммерческими организациями, которые есть практически в каждом регионе, чтобы они работали с центрами рассеянного склероза, которые есть в каждых двух из трех регионов России. Чтобы они заходили на сайты Общероссийской организации больных рассеянным склерозом (http://ms2002.ru) и других проектов, которые для этих пациентов и существуют, там даны советы и описаны правила жизни, которые помогают больным. Нужно, чтобы люди получали информацию и ей следовали.