Кутать или обтирать уксусом? 5 ошибок родителей при повышении температуры у ребенка

Какая температура у ребенка первого года жизни считается нормальной?
У большинства детей этого возраста температура тела в норме колеблется от 36,2 до 37,1, у некоторых младенцев может повышаться до 37,7 безо всяких причин для беспокойства.
Большинство западных справочников для врачей определяют понятие «fever» (лихорадка, повышение температуры тела) как увеличение более 38º С при ректальном измерении (в прямой кишке). Это примерно соответствует 37,7º в подмышечной впадине. Мне нравится эта сравнительная картинка, часто демонстрирую ее родителям:
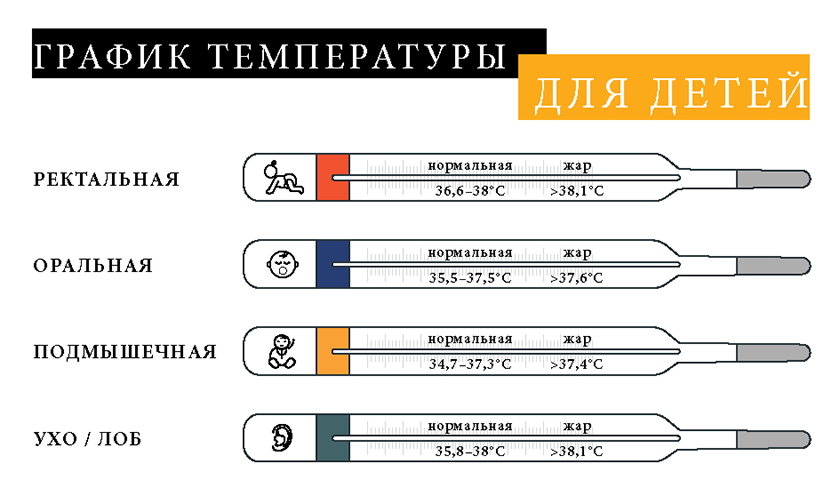
В каких случаях повышение температуры — временное и безобидное явление?
В тех случаях, когда оно вызвано временной и безобидной болезнью — ОРВИ, детской розеолой или другим вирусом, возникшим у ребенка, не входящего в группу риска (младенец первых двух–трех месяцев жизни, ребенок с опасным снижением иммунитета и др.). Это также относится к болезни, протекающей «в штатном режиме», то есть без осложнений.
Подавляющее большинство случаев повышения температуры тела связано с ОРВИ, и оно непременно сопровождается катаральными симптомами: насморком, кашлем, покраснением горла и другими. Поэтому кашель, слизистое отделяемое из носа и гиперемию зева можно назвать «успокаивающими» симптомами — если они есть у ребенка и нет «красных флагов» (см. ниже), значит, первые два-четыре дня лихорадки можно не волноваться.
Если ребенок даже очень высоко лихорадит, но после снижения пика лихорадки — оживает, играет, ведет себя почти столь же активно, как и до болезни, это «зеленый флаг», успокаивающий симптом.
Следует упомянуть, что дети часто бредят на пике лихорадки, видят то, чего нет, — это не является опасным симптомом почти никогда, проходит вместе с лихорадкой.
И наоборот, лихорадка без катаральных симптомов — настораживает, так как может быть признаком инфекции мочевых путей (пиелонефрита) и других неприятных и опасных болезней. Когда мы не видим очевидной и безобидной причины для лихорадки, есть повод для волнения.
Поводом для сильного беспокойства и вызова скорой помощи являются «красные флаги» при лихорадке, то есть опасные симптомы, которых при обычной ОРВИ быть не должно: тяжелая многочасовая головная боль, геморрагическая сыпь на коже, многократная рвота, резкое снижение объема и частоты мочеиспускания, пугающая слабость ребенка, нарушение координации движений, судороги и так далее.
Когда при повышении температуры следует обращаться за экстренной медицинской помощью?
Когда ребенок находится в группе риска (в таком случае педиатр заранее проинструктирует вас незамедлительно обращаться к врачу при любом повышении температуры), когда ребенку менее трех месяцев, особенно менее месяца, когда лихорадка сопровождается «красными флагами», к которым относятся:
— нарушение сознания;
— нарушение координации движений;
— судороги;
— выраженное затруднение дыхания (удушье);
— температура выше 40ºС, не снижаемая обычными жаропонижающими;
— появление сыпи, не бледнеющей после нажатия;
— сильная головная боль или боль в животе;
— полный отказ или невозможность пить;
— кровотечение из любых источников (нос, рот, кишечник);
— общее необычно тяжелое для вас состояние ребенка.

Фото: pexels.com
Когда температуру у младенца надо снижать?
Тогда, когда она мешает ребенку. Инфекционная лихорадка почти никогда не способна достигать таких цифр, при которой сама по себе начнет быть вредной или опасной (это более 42ºС). Температура выше 42 градусов возникает обычно только вследствие теплового удара (перегревания на солнце, в сауне или, скажем, в металлоплавильном цеху) и лечится вовсе не жаропонижающими, а только физическим охлаждением в холодной воде.
Раз лихорадка не вредна, то и сбивать ее не обязательно.
Другой вопрос в том, что озноб, потливость и прочие явления, сопутствующие лихорадке — весьма неприятны. Они добавляют капризности малышу, и хочется от них избавиться. Это вполне можно делать, важно только понимать, что снижением температуры мы не лечим ребенка, не ускоряем выздоровление, не снижаем риск осложнений, а лишь облегчаем тяжесть симптомов. Не нужно делать фетиш и самоцель из снижения повышенной температуры.
Как правильно измерять температуру?
Самым точным термометром был и остается старый добрый стеклянный градусник с ртутным капилляром внутри. Однако он неизбежно разбивается в каждой квартире, в которой он имеется, что приводит к травмам и отравлению парами ртути. Поэтому от него мы стараемся отказываться.

Фото: pexels.com
Вместо ртутных появилось большое количество контактных и бесконтактных электронных термометров, все они в большей или меньшей степени неточны, зато измеряют быстрее и вполне безопасны. Погрешность в три-семь десятых градуса совсем не критична, поэтому оптимальная тактика, на мой взгляд, приобрести электронный термометр, несколько раз «пристреляться», то есть откалибровать его на разных членах семьи, в здоровье и в болезни, сравнивая со ртутным, понять, какая у него погрешность, в каких частях тела и в какую сторону, и дальше использовать только электронный.
Разумеется, не стоит измерять температуру, когда кожа влажная, сразу после перегревания (при выходе из сауны) или переохлаждения (измерение на лбу сразу по приходе с мороза вряд ли будет адекватным), но в целом процедура эта несложная и тривиальная, а небольшие погрешности измерения не влияют на тактику лечения.
Может ли подниматься температура «от плача» и «на зубы»?
Может, но ненадолго (до двух часов), и никак не более 38ºС. Это еще одна причина не называть повышенной температуру ниже 37,7ºС.
Я часто сталкиваюсь с тем, что педиатры успокаивают родителей лихорадящего ребенка фразой: «Это у него на зубы, не волнуйтесь». Это общепринятая присказка, но она порочна, потому что потом у ребенка развивается отит или появляется розеолезная сыпь, и родители воспринимают версию «на зубы» как ошибку врача, теряют к нему доверие.
Мне нравится разделять в разговоре с родителями все причины лихорадки на безопасные и небезопасные.
К безопасным я отношу неосложненные ОРВИ, розеолу, прорезывание зубов и другие банальные причины. Говоря так, я подчеркиваю, что бывает сложно на ранних этапах определяться с первопричиной лихорадки. Но, к счастью, в этом нет острой необходимости. Гораздо важнее сосредоточиться на мониторировании «красных флагов», и если их нет — считать лихорадку безопасной по умолчанию, облегчать симптомы и ждать самопроизвольного выздоровления.
Можно ли купать ребенка с температурой?
Разумеется, можно. Можно гулять, купать, вводить новые продукты питания, проветривать комнату. Это грозит только тем, что может доставлять дополнительный дискомфорт ребенку (вспомните себя при гриппе — вас знобит и вам точно не до купания, прогулок, вкусной еды или сквозняков), но никак не увеличивает риск осложнений.
Какие ошибки совершают родители в попытках снизить температуру маленькому ребенку?
Главная ошибка: стараться снизить температуру до 36,6. Было 40, дали ибупрофен, стало 38,7 и ребенок ожил, веселый, играет, поел — это нормальный эффект лекарства, большего и не требуется. Попытки сбить до 36,6 заканчиваются передозировкой жаропонижающих, часто снизить «полностью» вообще не получается — и растет родительская тревога, избыточная суета и количество влитых в ребенка препаратов.

Фото: freepik.com
Вторая ошибка — это смешивание парацетамола и ибупрофена в один прием, это немного увеличивает эффективность препаратов, но заметно усиливает их побочные эффекты. Также популярно применение препаратов второй линии: анальгина, нимесулида, диклофенака и так далее. Они эффективнее ибупрофена и парацетамола, но более токсичны и должны использоваться только врачом в исключительных случаях.
Совсем уж плохо применять для снижения лихорадки аспирин. При вирусных инфекциях использование аспирина повышает риск развития синдрома Рейе, который может привести к смерти. Аспирин до 18 лет должен назначаться строго под контролем врача в исключительных случаях (например, при болезни Кавасаки).
Третья ошибка: вызывать скорую помощь для снижения лихорадки. Вызывать скорую нужно по более опасным поводам или тогда, когда вы уверены, что без госпитализации не обойтись.
Вызвать скорую, чтобы сбили температуру, и остаться дома, особенно несколько раз за день — это неразумно со всех сторон.
Четвертая ошибка: перекутывание лихорадящего малыша. Если мы даем жаропонижающее ребенку, значит, мы ожидаем, что, когда лекарство подействует (через 15-20 минут), он начнет отдавать лишнее тепло, и нам следует предоставить каналы для выхода этого избыточного тепла. Если ребенок тепло одет, остывать он будет гораздо медленнее. Эту простую истину часто не понимают, а иногда и вовсе перекутывают целенаправленно, чтобы «пропотел и вся хворь с потом вышла». Эти нелепые средневековые байки давно пора забыть, организм ребенка устроен чуточку сложнее, нежели губка с «хворью».
Еще одна неверная стратегия: обтирание уксусом или спиртом. Не стоит этого делать, эффективность этих методов очень скромная, а вызвать кожный ожог, неправильно разведя уксус, или спровоцировать опьянение ребенка с рвотой можно очень легко.
Если адекватная доза жаропонижающего, которую назначил врач (обычно это — 10 миллиграммов на килограмм массы тела ибупрофена, разрешен с шести месяцев, или 15 миллиграммов на килограмм массы тела парацетамола, разрешен с трех месяцев), вместе с «раскутыванием» не помогают и хочется применить физические методы охлаждения, лучше просто обернуть ребенка в мокрое прохладное полотенце или встать с ним на руках под теплый душ и медленно убавлять температуру до прохладной. Всех этих действий вполне достаточно, чтобы снизить температуру за две-пять минут на пару градусов, а большего и не требуется.

