Хмурое питерское утро. Троллейбус лениво тащится от метро проспект Ветеранов. Ехать минут двадцать. За это время успеваю вспомнить классические картинки из американских фильмов: по коридору громыхает каталка с человеком без сознания, рядом, придерживая ее, бегут врачи, кричат друг другу ценные сведения о пациенте, переносят на счет «три» на операционный стол, потом обязательно кто-то тревожно скажет: «Интубируем!» и назначит двадцать кубиков неизвестного мне лекарства.
— Больницу кто просил? — голос кондуктора возвращает к реальности. Больницу просили мы. Выходим. Метрах в четырехстах виднеется абрис высокого здания. Детская городская больница № 1 на Авангардной, 14. Здесь находится самое крупное в Европе отделение реанимации новорожденных. Нам туда.
В холле нас встречает старшая сестра и долго ведет по длинным коридорам и переходам в 39 отделение. Две заветных цифры, 39, для тысяч родителей Петербурга означают тайный код: место, где твоего ребенка спасли. В эту реанимацию со всего города везут детей, родившихся недоношенными, с тяжелыми пороками, родовыми травмами, тех, кто по показаниям с первого вдоха должен бороться за право на жизнь.
Наконец поднимаемся на третий этаж: пришли. Первое, что удивляет, тишина. Нет каталок, криков и грохота. Суеты нет. Широкий светлый коридор, в глубине холл с цветами, диванами и столами. За некоторыми из них сидят врачи, заполняют бумаги. На стене между постами висят электронные табло с краткой информацией по всем пациентам.
Спокойно и — хочется написать «уютно» — но разве в реанимации может быть уютно? Мои мысли как будто подслушивает проходящий мимо врач:
— У нас здесь не как в реанимации для взрослых, да? Не бездушный кафель на стенах, а как-то по-домашнему.
Предваряет длинный коридор маленькая рекреация: диванчик, придвинутый к стене. На стене — десятки фотографий детей и слова благодарности врачам: «Мы благодарны заведующей Юлии Владимировне Горелик и всем докторам, которые приняли участие в лечении нашей дочери. Лечение проходило длительно и в несколько этапов. Сейчас Кате год, она уже ходит», «Не найти таких слов, которые могли бы выразить благодарность нашим спасителям!!!», «Наш сын родился с весом 610 гр, 28 см, состояние крайне тяжелое. В этот тяжелый и для нас, родителей, период врачи находили слова поддержки На этом отделении работают профессионалы своего дела, «светлые» головы», «Спасибо за жизнь!».
«Стену поддержки» придумали родители, чьих детей когда-то выходили в 39-м отделении. Придумали для будущих родителей, для тех, кому только предстоит сидеть на этом диванчике, в тревоге и неизвестности.
Ни один врач здесь не может дать гарантии
Сегодня весь день мы проведем вместе с Татьяной Николаевной Кузнецовой, врачом-реаниматологом. Мне кажется, что Татьяна Николаевна не очень рада дополнительной нагрузке в виде журналиста с блокнотиком и фотографа, обвешанного техникой.
— Нет задачи раздражать вас или мешать работе. Мы постараемся быть незаметными.
Улыбается.
— Давайте покажу, что и как у нас устроено.
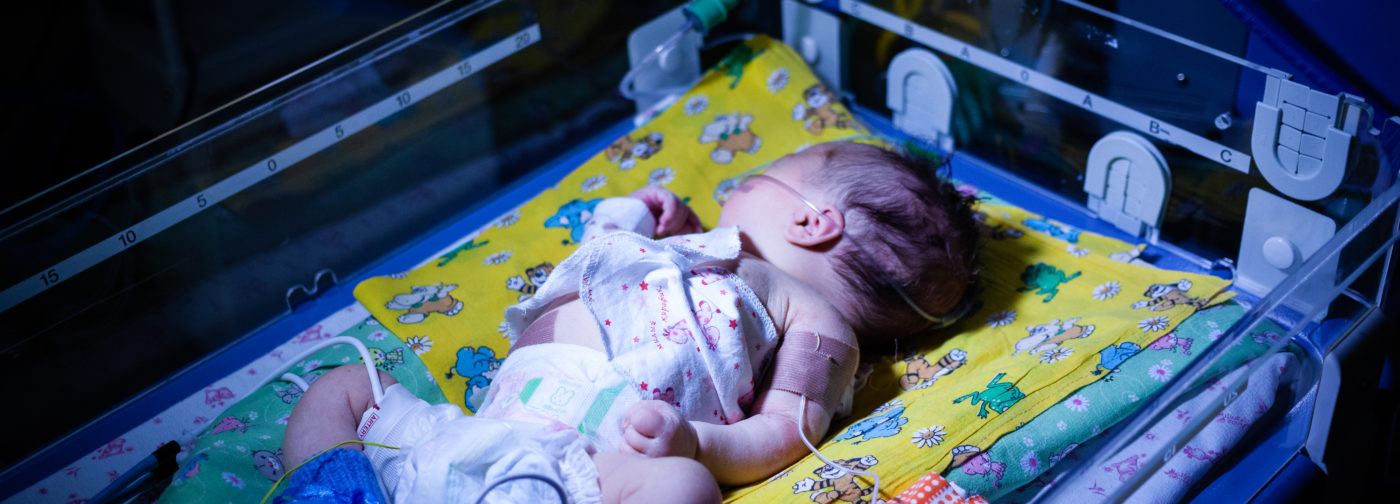
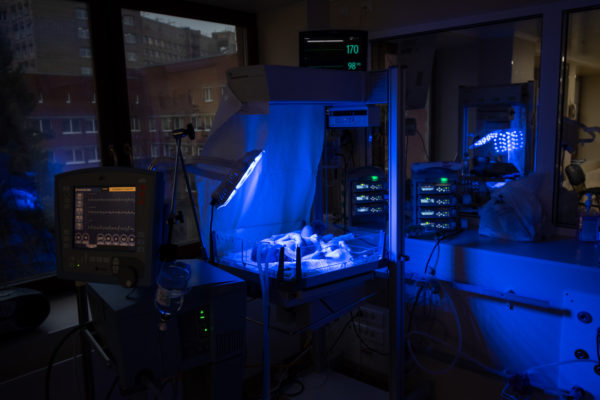
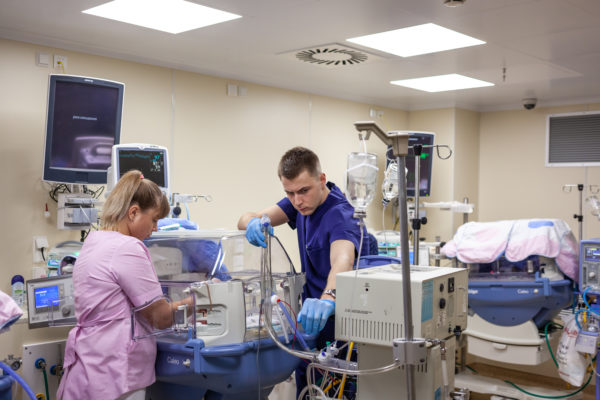
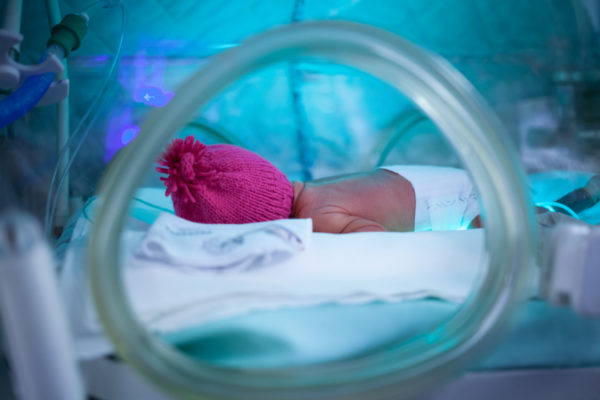
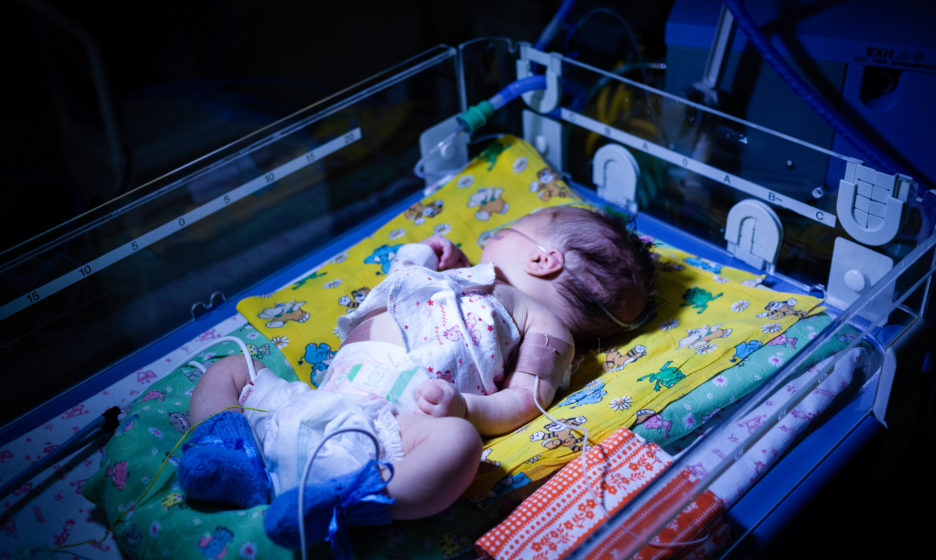
39 отделение — единственная реанимация в России, занимающая два этажа. На каждом из них по четыре поста: огромные комнаты, напичканные сложным оборудованием и кювезами, похожими на мини-МКС: датчики, провода, мониторы с цифрами. Двойные стенки, укрывающие от лишнего шума, индивидуальный температурный режим, микроклимат.
В кювезах, по 7-8 на пост, лежат маленькие «космонавты» — недоношенные детки, все еще путешествующие где-то на границе миров. У каждого кювеза прикреплены данные: дата рождения, дата поступления в реанимацию, список диагнозов (у кого-то он набирает 4-6 названий через запятую). Фамилии написаны у всех детей, имена даны еще не каждому.
Каждый пост четыре раза в день убирают и моют, четыре раза кварцуют и четыре раза проветривают.
Любой, кто заходит внутрь, даже просто посмотреть показатели, первым делом должен обработать руки специальным раствором. Если нужно к чему-то прикоснуться, к кнопкам на мониторах, одеялку на кювезе, растворам, еще одна обработка. Следующая — после произведенных действий. Если потребуется выйти, через пятнадцать секунд снова зайти — снова обрабатываем руки. Довольно быстро к этой процедуре привыкаешь, как к обязательному движению сложного танца. К резкому запаху антибактериальной жидкости тоже привыкаешь: неотъемлемая часть междумирья.
Одновременно отделение может принять до шести десятков маленьких пациентов.
За детьми ведется постоянное наблюдение врачами. Плюс круглосуточно в палате находятся медсестры. У каждой под контролем по три-четыре ребенка. Колоссальная нагрузка: во всем мире на одну медсестру приходится один, максимум два младенца.
— То, что делают наши сестры, это удивительно. Им при жизни нужно ставить памятник.
Врачи делятся на лечащих и дежурных. Дежурные работают сутками, принимают пациентов ночью и на выходных, берут на себя ответственность за решения, которые нужно принять здесь и сейчас. У лечащего врача смена начинается в 9 утра. Именно лечащий врач «ведет» ребенка: продумывает общий план лечения, выстраивает стратегию, общается с родителями, объясняет им ситуацию.
— Мы ничего от родителей не скрываем, не тешим ложными надеждами, но стараемся поддержать. Рассказываем о похожих случаях, о статистике. Ни один врач здесь не может дать гарантии, что все будет хорошо. Угроза жизни есть всегда. Вот он лежит, и все показатели в норме. Но в одну секунду все может резко измениться.
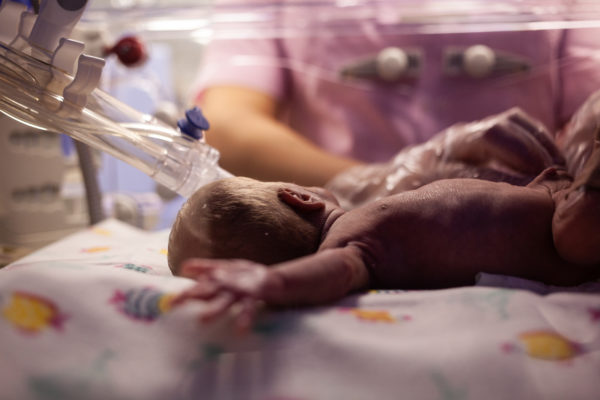
Мы заходим на пост. Слева у стены три кювеза под одинаковыми одеялками со звездами. Тройня. Три брата родились на 26 неделе беременности с весом чуть за 700 гр каждый. Мальчишки в реанимации уже месяц. Они все еще в кювезах, но сейчас уже дышат самостоятельно: первая маленькая победа. Вес меньше 750 граммов врачи между собой называют «ультраэкстремальной массой тела».
Конечно, до сегодняшнего дня я знала, что недоношенные дети очень маленькие. Но пока ты своими глазами не увидишь, невозможно представить, как это. Татьяна Николаевна приподнимает одеялко, я заглядываю внутрь. Сердце ухает и сжимается.
— Сейчас они уже каждый весят больше килограмма. Нам, взрослым людям, может казаться: ну что такое разница в 200 гр? Но для них это огромный путь. Иногда мы за эти двести граммов месяцами боремся.
Самый маленький пациент, выхоженный Татьяной Николаевной, весил 420 граммов.
По новому закону есть два параметра, по которым врачи определяют, плод перед ними или ребенок, то есть, уже человек: срок беременности 22 недели и вес 500 граммов. Хотя бы одно из этих условий должно соблюдаться, чтобы у врачей был шанс обмануть природу. Бывает, ребенок родился с весом 400 граммов, но на 29 неделе беременности, когда организм уже относительно зрелый, и у ребенка гораздо больше шансов выжить. А бывает, 22 требуемых недели, но слишком маленькая масса тела: на данном этапе медицина таких детей выходить не может.
Недоношенные дети рождаются не готовыми к жизни: незрелые легкие, сердце, кишечник, не готовый принимать пищу, глаза, не выносящие яркий свет. Требуется сбалансированное питание, тишина, определенный уровень кислорода, самые аккуратные движения и прикосновения, приглушенный свет.
К так называемым болезням выживших, тем осложнениям, которые переносят только недоношенные дети, относится ретинопатия — патология сетчатки глаз, которая может привести к полной слепоте. С этим борются офтальмологи. Если патология прогрессирует, врач может принять решение провести лазерную коагуляцию сетчатки: лазером прижечь патологические сосуды. Бывает, что за одну операцию прижигают до полутора тысяч микрососудов, чтобы сохранить ребенку зрение.
Еще один распространенный недуг недоношенных детей — бронхо-легочная дисплазия, неправильное развитие легких. В этом случае требуется дополнительная кислородотерапия: обычного воздуха ребенку не хватает, ему нужен гораздо больший процент кислорода, чтобы поддерживать системы и органы в удовлетворительном состоянии. С каждым годом с тяжелой дисплазией врачи сталкиваются все меньше: даже в обычных роддомах есть специальные вещества, сурфактант, помогающие снизить патологию легких.
— С нашими детьми мы, конечно, проходим огонь, воду и медные трубы.
Часто за первые пять-шесть недель жизни недоношенные дети успевают перенести 2-3 тяжелейших операции. Маленькие герои, мужественно выдерживающие бой за боем с инфекциями и осложнениями. Но даже без операций и сложных вмешательств этим детям хватает страданий: на слишком тонкой, почти прозрачной коже остаются болезненные потертости от пластырей, которыми крепятся провода, трубки и датчики, в вены вставлены несколько катетеров для забора анализов. Даже мягкий водный, не спиртосодержащий антисептик раздражает тело.
— В 97 процентах случаев преждевременного рождения виновата внутриматочная инфекция, спровоцировавшая роды. Это не что-то врожденное, генетически обусловленное. Как правило, с проблемой недоношенности сталкиваются как раз молодые мамы, которые ведут здоровый образ жизни. чувство вины у матери недоношенного ребенка рождается вместе с ее ребенком. Это повсеместная история, везде в мире так. То, что происходит, жутко, страшно, это то, к чему ни один родитель не готовился.
И, конечно, мамы начинают копаться в себе: а может быть, можно было что-то сделать по-другому? Вдруг надо было ехать не в трамвае, а на такси? Или не ходить в ресторан, чтобы не заболеть?
Человек начинает винить себя, а родственники начинают искать виноватых вокруг, у них может возникнуть агрессия по отношению к врачам тоже. Это история практически каждой семьи. У нас в больнице есть психолог, который помогает таким мамам и их родственникам понять, что здесь нет ее вины, нет ее ошибки.
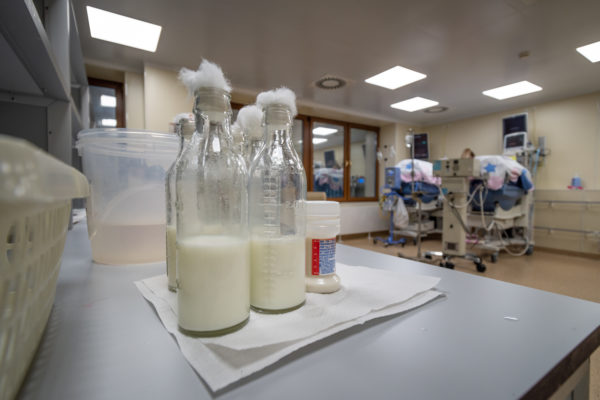
Медсестра готовится кормить детей. «Кормить» — это достаточно условно: большинство из них получает сбалансированное питание внутривенно или через желудочный зонд. Единицы могут сосать искусственную питательную смесь из бутылочек через соску. Кормление через зонд идет по часам: каждые три часа. Как только мама появляется в отделении (часто бывает, что она остается на 5-6 дней в роддоме восстанавливать собственные силы после тяжелых родов или кесарева), ее просят сцеживать грудное молоко и замораживать его. Тогда у медсестер есть возможность добавлять по несколько капель материнского молока в «меню» пациента. Не столько для кормления, сколько для стимуляции кишечника, привыкания к обычному младенческому питанию.
— По аналогии с банками крови на Западе существуют банки грудного молока, там это давно практикуется. Тогда, даже если у мамы молока нет, или ребенок остается без мамы, врачи все равно могут добавлять целительное грудное молоко в рацион питания. Мы с нетерпением ждем появления подобного банка грудного молока в нашей стране.
Также по часам санация (медсестра убирает слизь из трахеи и верхних дыхательных путей: рта и носа), если не требуется более частого, и перекладывание малышей, чтобы не было пролежней. Один-два раза в день берут кровь на анализы, чтобы точно следить за важными показателями.
— Лаборатория у отделения своя?
— Нет, относим в другой корпус.
— Это делают медсестры?
— Да. За день, бывает, так набегаемся. Кто-то однажды принес шагомер, замерили, получилось 16 километров за смену.
Смотрю, как ловко, быстро и, как мне кажется, очень глубоко медсестра Юля водит тонкой трубочкой во рту у ребенка. Но тот не плачет и не сопротивляется, немного только морщится.
— Ему больно?
— Нет. Неприятно, да, раздражающе, да, но не больно.
— Да.
— Вы тоже сутками работаете, как дежурные врачи?
— Сколько суток в месяц обычно бывает, шесть-восемь?
Юля удивленно смотрит на меня:
— Меньше восьми у меня ни разу не было. Может и 10, и 12 быть. Это же наш второй дом, мы здесь и работаем, и живем.
12 суток в месяц. Каждые сутки ты постоянно на ногах, беспрерывно переходя от одного ребенка к другому. Если все спокойно, то нужно покормить, санировать, дать лекарства, проверить датчики, поменять памперсы, добавить раствора. «Если все спокойно» в реанимации бывает очень редко.
«Сегодня берем на ручки»
В 2018 году отделение реанимации на Авангардной похоже на космическую станцию: современное оборудование, штат узкопрофильных специалистов, компьютеры.
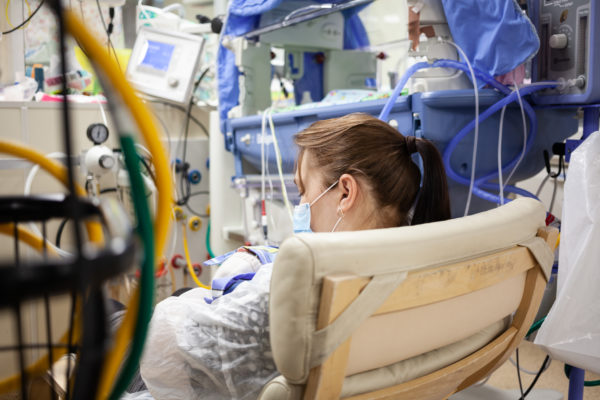
К часу начинают приходить родители. С часу до трех у них есть возможность встретиться с лечащим врачом или заведующим для беседы: задать вопросы, уточнить про состояние, получить новую информацию. Одной маме, заходящей на пост, Татьяна Николаевна после приветствия строго говорит: «Сегодня берем на ручки, помните?». На ручки ребенка можно взять уже несколько дней, но мама пока боится: слишком маленький, слишком хрупкий, слишком много всего перенес. Сейчас для нее большая задача — этот страх перебороть.
Вот появляется мама тройняшек, Наташа. Подходит к каждому кювезу, открывает его, гладит сыночка, что-то тихо и нежно ему нашептывает, смотрит, как он сосет пальчик и ровно дышит. Это не первые роды Наташи, дома ее ждет 15-летний сын. Сестра помогает подвинуть удобное кресло, чтобы Наташа могла спокойно посидеть со средним сыном на руках, погладить его по маленькой спинке, подержать на груди.
Врачи настоятельно рекомендуют родителям приносить деткам шерстяные носочки. Колкая шерсть — отличный стимулятор рецепторов, а на пятках их больше всего. Стимуляция нейронов — тактильная информация, которую мозг ребенка сразу начинает обрабатывать, служит хорошей интеллектуальной нагрузкой, упражнением, способствующим развитию. Сюда же, к стимуляторам, относятся знаменитые вязаные осьминожки для недоношенных деток: за их длинные щупальца удобно хвататься и держаться. А мелкая моторика напрямую связана с головным мозгом: стимулирует связи между нервными клетками, формирует будущий интеллект.
В качестве тактильных тренажеров на отделении есть и овечьи шкурки, на которые выкладывают деток, уже переведенных из кювезов на специальные столики и способных поддерживать самостоятельно нужную температуру тела.
Своим сыновьям Наташа крохотные носочки связала сама:
— Не умела, но научилась, конечно!
Новые носочки вместе с чистыми пеленками, салфетками и памперсами Наташа кладет в специальный ящик под кювезом. Как правило, все эти вещи родители покупают сами. Если ребенок без родителей, тогда необходимыми средствами гигиены его обеспечивают благотворители.
Отказников в последние годы стало меньше. Это связано, в том числе, с прогрессом в области медицины: с каждым годом все более сложных детей врачам удается спасти, и от смерти, и от тяжелой инвалидности, одной из основных причин, по которым мамы пишут отказ. Но «меньше» все равно не означает ноль.
— Недавно у нас поступила девочка, 580 граммов. Мама от нее отказалась сразу же, в родильном доме, и больше не приезжала. И вот буквально месяц назад эта девочка выписалась — и не в дом ребенка уехала, а в семью, домой. забрали ее к себе. Вот такая история.
На диване сидит пара, Виталий и Александра. Мама только сегодня выписалась из роддома, сама еще слабенькая. Они уже были у дочки, сейчас присели, чтобы Александра отдохнула. В руке она держит бумажку, на которой указан список документов для оформления на материнское отделение. Приобнимая жену и смущенно улыбаясь, Виталий рассказывает, что врачи его обрадовали: за эти пять дней у девочки сняли один диагноз и «говорят о том, что динамика положительная».
Родители, мамы, папы, бабушки, будут здесь еще несколько часов. Никто их не выгоняет, не просит уйти. Медсестры пододвигают кресла к кювезам, и мамы долго, долго тихонечко сидят с малышами на руках. Иногда сходят в больничное кафе перекусить и подкрепиться и снова возвращаются на пост. Если есть возможность, обязательно встречаются со специалистом, который объясняет им, что сделано или предстоит сделать их ребенку.
Мы в шутку говорим родителям, что это наши дети, а не их
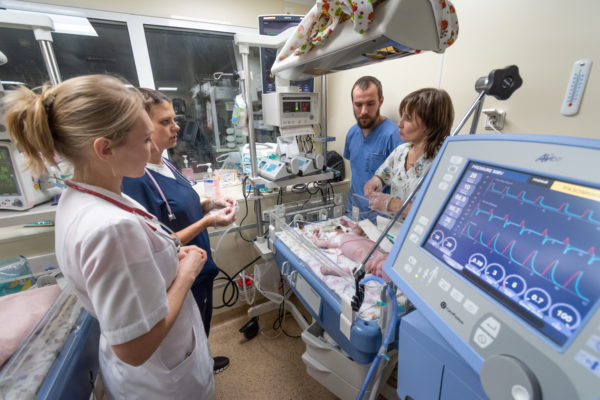
В коридоре слышен тревожный писк датчиков, идем на него. На одном из постов врач и медсестра экстубируют ребенка: убирают крохе интубационную трубку, с помощью которой и аппарата искусственной вентиляции легких малыш дышал. Вся процедура длится несколько минут. Я не понимаю значения датчиков на мониторах, но по резкому писку и морганию красным цветом ориентируюсь: скорее всего, что-то идет не так.
Врач Сергей Сергеевич внешне абсолютно спокоен: точные движения, уверенный голос. Медсестра быстро и четко производит манипуляции. Я стою сбоку, затаив дыхание. Наконец красные лампочки перестают моргать, писк датчиков прекращается. Все позади, этот ребенок теперь будет дышать самостоятельно. Экстубация прошла успешно.
— В медицине не бывает ничего однозначного. Ну, ангина, может быть, по классической схеме лечится, антибиотиками. Но у нас здесь это всегда одно за другим принимаемые решения: может быть, подождать, может быть, сам справится, может быть, оперировать. Заглянуть бы вперед и понять, подождать три денечка, или сейчас везти его. Очень много входящих данных. Человек — это не машина, где гвоздик влево, гвоздик вправо повернул, и все заработало. Любое правило имеет массу исключений, а есть еще то, что называется опытом, интуицией врача. И бывают, конечно, чудеса.
Иногда чувствуешь, что эта тетка с косой просто рядом стоит, за плечом, а наш ребенок по краю ходит. Но что-то происходит, что-то неизвестное нам, и мы понимаем, что в этот раз она отступила.
Когда есть время и возможность, врачи отдыхают в ординаторской. Там же, если удается, спят, по полтора-два часа в сутки. Просторная кухня, на которой врачи готовят самостоятельно, удобные диваны, в соседней комнате двухэтажные кровати, как в хостелах. Кто-то читает, кто-то смотрит телевизор. Рядом за дверью маленький спортивный уголок: штанги, гантели.
Времени почти пять. Официально смена Татьяны Николаевны закончилась полчаса назад, в 16:30. Но она еще здесь и уходить, похоже, не собирается. Огромную часть дня занимает заполнение бумаг, так называемые статусы: нужно подробно и точно описать все, что было у пациента за этот день, все показатели, анализы, цифры, назначения, перемены состояния.
— Сколько у вас может занимать один статус?
— Если не было ничего срочного, просто стабильное текущее состояние, то минут двадцать.
— А сколько у вас пациентов сейчас?
— Восемь.
Подсчитываю: при самом минимальном раскладе на бумаги уйдет 160 минут, 2 с половиной часа. Но «ничего срочного» тоже редкость для реанимации.
— Вы все время задерживаетесь на работе?
— Да, постоянно. На два-три часа — это совершенно нормально.
Личного стола и компьютера у Татьяны Николаевны, как и у других врачей на отделении, нет. Всю информацию заполняют в двух компьютерах поочередно и в бумажных журналах, сидя на диванчиках и склонившись к столу.
— Знаете, Настя, бывает, мы ведем детей три-четыре месяца, а дальше они уже переходят в отделение патологии новорожденных, могут наблюдаться в больнице у специалистов. Но начало пути было пройдено с нами.
Мы помним этих мам, мы помних диагнозы, граммы их детей, где они лежали, в каком боксе. Это наш мир, мы в этом живем. Мы даже в шутку говорим родителям, что это наши дети, а не их.
Но бывает, что потом родители проходят мимо и не узнают, не здороваются, опускают глаза. Это задевает, конечно, где-то в глубине души. Понимаешь, что это их психологическая защита — забыть, вычеркнуть тот кошмар, через который они прошли в реанимации. И вычеркнуть людей, которые с этим связаны, то есть, нас, врачей. Не потому что они — плохие и неблагодарные, а потому что этот опыт слишком тяжело им дался. Понимаешь это, но все равно ранит, да. Хотя, конечно, не все отводят глаза, нет, есть родители, которые к нам и спустя много лет приходят на День недоношенного ребенка, звонят, пишут, рассказывают, как их детки растут.
Помнят всех, кого не спасли
Татьяна Николаевна в реанимации с 2003 года. За пятнадцать лет у нее был один серьезный кризис, когда она уходила из профессии.
— До нового закона ребенок весом меньше 1000 граммов считался выкидышем, ему нужно было прожить семь суток, чтобы его признали человеком, чтобы его признали живым. До этого он был плодом. И эти «плоды» рождались в обычных гинекологических отделениях, даже не в родильным домах. Там было холодно, не было неонатологов, не было условий. Родовая травма была смерти подобна. И это была колоссальнейшая катастрофа. И была масса того, на что ты никак не мог повлиять. В такие моменты наступало отчаяние.
Как Татьяну Николаевну ни уговаривали, тогда она написала заявление и ушла. Первое время радовалась: «Как хорошо, что меня это больше не касается». Ушла в науку, в лекции, в спокойную педиатрию. Учила студентов, работала на кафедре. Прожила так год. Потом вернулась. И больше уже не уходила.
В начале восьмого, после тяжелейшей шестичасовой операции на сосудах, привозят еще одного ребенка. Он в критическом состоянии. Вокруг собираются сразу несколько человек, врачи и медсестры. Приходит хирург, подробно рассказывает, что делали, как протекала операция. Я не понимаю ни слова кроме «венозные» и «артериальные», но по лицам считываю, что дело плохо. Вызывают рентгенологов, совещаются, что и как из препаратов давать. Чтобы не мешать, мы выходим в соседний бокс, наблюдаем через стекло.
Врачи пробуют то одно, то другое, постоянно смотрят на мониторы, снова пробуют, обсуждают. Делают снимок, слушают через стетоскоп, высчитывают на калькуляторе нужную дозу лекарства. Снова и снова смотрят на цифры. Наконец что-то сдвинулось: врачи улыбаются. Мы тоже выдыхаем. С расспросами не лезем, но по обрывкам разговоров понимаем, что ночь у этого ребенка и у всей команды будет тяжелой.
— Татьяна Николаевна, к смерти можно привыкнуть?
— Нет. Мы помним всех своих пациентов, которые умерли, в лицо и по фамилиям даже спустя годы. На сорокалетие отделения придут доктора пенсионного возраста, я уверена, что они до сих пор помнят всех, кого не спасли. Каждая потеря — как близкого человека. Первую смерть я переживала очень тяжело, хотя там сразу было все понятно, шансов не было. Но всегда кажется, а вдруг? И все равно делаешь все возможное, чтобы спасти человека.
А потом, если не получается, бесконечно начинаешь в себе копаться. Мы начинаем винить себя, что где-то что-то недосмотрели, не оценили, а надо было бы. Это сослагательное наклонение всегда присутствует.
От саморазрушения помогает психологическая помощь, старших коллег, в том числе, друзей по команде, начальника. Когда они придут, скажут: «Это надо было сделать? Да. Ты это сделала? Да. Ты сделала все, что могла». Остальное уже неуправляемое, мы не боги.
Время идет к восьми вечера. На постах тихо, слышен только мерный сигнал датчиков и настойчивый, прекрасный крик одного из детей. Самые маленькие и слабые не кричат — пищат, как котята, еле слышно. А этот крик совсем другой: требовательный и полный жизни. Я готова его слушать и слушать. Но к ребенку подходит медсестра и успокаивает его. Крик прекращается.
Впереди у дежурных врачей тяжелая ночь. Вокруг крохотной кроватки снова соберется почти вся дежурная команда. И еще раз врачи и медсестры отобьют маленького мальчика у смерти. Никто пока не знает, окончательно ли.
Фото: Артем Лешко