«Мы живем как на тлеющем вулкане». Онколог Алексей Беляев — об отказах в госпитализации и карантине в отделениях

Как коронавирус отразится на течении болезни, будет ли она прогрессировать из-за отложенной терапии и ждет ли нас осенью всплеск заболеваемости раком, выяснила журналист Наталья Нехлебова в рамках гранта им. Андрея Павленко. Она поговорила с профессором Алексеем Беляевым, директором НМИЦ онкологии им. Н.Н. Петрова, главным внештатным онкологом Северо-Западного федерального округа.
— Как пандемия повлияла на работу вашего онкоцентра? Какие меры предосторожности пришлось принять?
— У нас, как и во всех медицинских учреждениях России, ввели различные ограничительные меры. Мы поменяли режим допуска в наш клинический корпус: он открыт только для пациентов, которые получили приглашение на госпитализацию. Родственников не пропускаем. Это необходимая мера, так как лишние контакты — это опасность заноса инфекции. Мы изменили маршрутизацию внутри учреждения. Те, кто поступает на госпитализацию, стационарные пациенты и амбулаторные пациенты никак не пересекаются.
Кроме того, мы четко контролируем перемещения сотрудников в центре. Контакты сотрудников из разных подразделений минимизированы. Все двери у нас закрыты электронными ключами, у сотрудников разный код доступа. С изменением ситуации, например, обнаружением COVID-инфицированного, изменяется доступ в разные подразделения. Замок перекодируется, и вход возможен только некоторым сотрудникам и в установленное время.
Мы изменили условия госпитализации, чтобы максимально снизить риск попадания COVID-инфекции в центр. Не проводим лечение COVID-инфицированных онкобольных, поскольку мы не знаем, как это для них обернется. Всех больных обследуем накануне поступления. Анализ на COVID-19 делаем методом ПЦР, используем отечественную тест-систему «Вектор-Бест». Результаты теста получаем в течение 4–6 часов.
У некоторых больных отрицательный тест на COVID-19, но заболевание при этом есть. Поэтому недавно мы начали делать всем пациентам компьютерную томографию грудной клетки. Сейчас много пневмоний, которые никак себя не проявляют, — но это противопоказание для лечения. Только вчера мы выявили три пневмонии у больных, которые уже были обследованы на COVID и имели отрицательный тест.
— Какому количеству больных вы вынуждены были отказать в госпитализации? Сколько всего COVID-инфицированных вы выявили с момента начала тестирования?
— Не могу сказать точно. Мы не ведем такой подсчет.
Недавно у нас была сложная ситуация в отделении радиологии. Из 14 пациентов, прибывших на госпитализацию, у 13 — положительные тесты.
В центре проверяют пациентов на наличие пневмонии
— Что происходит с пациентами, которым вы отказываете в госпитализации? А если это была срочная госпитализация по жизненным показаниям?
— Больному нужно в первую очередь разобраться с COVID. Мы не можем лечить онкологическое заболевание сложными технологиями у пациента с коронавирусной инфекцией.
Если это иногородние, то они принимают решение — либо остаются в Санкт-Петербурге и ждут, пока у них будет отрицательный тест — это обычно 2–3 недели, либо возвращаются в регион. Но таких мало.
Большинство остается в Санкт-Петербурге. Они, как правило, снимают жилье, становятся на учет в поликлинике, мы с этим помогаем. Если COVID-инфекция прогрессирует, их госпитализируют в медицинские учреждения города. Две-три недели, которые требуются для излечения при благоприятном течении инфекции, существенно не влияют на прогноз онкологического больного.

В НМИЦ онкологии им. Петрова
Пневмония уменьшает шансы на успех химиотерапии или операции
— Как COVID-инфекция сказывается на течении онкологического заболевания?
— В мире таких исследований пока нет. Поэтому трудно предвидеть, как COVID-инфекция повлияет на пациента, которого лечат с помощью сложных лечебных технологий.
Понятно, что есть определенные категории онкобольных, которые находятся в группе риска. В первую очередь, это онкопациенты с сопутствующей патологией — сердечной, легочной, с сахарным диабетом, избыточной массой тела — и в пожилом возрасте. Особенно уязвимы больные со злокачественными заболеваниями кроветворной системы (лимфомы, лейкозы). Их лечение — это высокодозная химиотерапия, которая лишает их иммунитета. Они в обычной ситуации, без эпидемии, находятся в специальных чистых помещениях в маске, потому что от любой инфекции могут погибнуть. Для них COVID-19 крайне опасен.
В остальных случаях мы можем только рассуждать, что химиотерапия вроде бы снижает иммунитет и пациенты должны быть очень чувствительны к вирусам. Но наши иностранные коллеги сделали вывод, что это не совсем так.
Действительно, при химиотерапии подавляется иммунитет, но это не тот иммунитет, который борется с ковидом.
У нас нет статистики, чтобы делать конкретные выводы. В нашем центре среди больных, которые получают химиотерапию, мы также выявляем бессимптомные, легкие формы COVID-19. Значит, не так сильна эта инфекция, чтобы все, кто получает химиотерапию, обязательно переносили ковид тяжело.

Алексей Беляев
Конечно, если это тяжелые послеоперационные больные, больные с сепсисом, и еще наслаивается COVID-инфекция — у нас были такие случаи — это ухудшает прогноз, они могут погибнуть.
— У вас отменялись плановые операции и курсы химиотерапии?
— Мы перенесли плановые операции, которые можно отодвинуть не в ущерб пациентам. Кроме того, онкологические больные пока не посещают наш центр для наблюдения, временно отменена госпитализация на паллиативное и сопроводительное лечение, чтобы минимизировать риски заражения для самих больных.
Само лечение мы тоже изменили с учетом опыта наших зарубежных коллег. Мы стремимся сократить количество визитов в стационар и время нахождения пациентов в нем. Для этого, если это возможно, мы сокращаем курс химиотерапии, делаем его более интенсивным, временно отказываемся от очень токсичных схем лечения, увеличиваем по возможности интервал между курсами химиотерапии.
При лучевой терапии, если есть возможность, увеличиваем дозу и делаем короткие циклы, чтобы быстрее закончить ее проведение и сократить пребывание в стационаре.
При госпитализации больных стоит задача раньше начать лечение, в том числе — провести операцию. Если есть возможность, мы переносим сроки тяжелых операций. В этот период нужно применять такие технологии, чтобы пациент мог быстрее выписаться из стационара.
— Как пациенты реагируют на то, что откладывается операция, химиотерапия? Понятно, что вы делаете это только в том случае, когда позволяет ход болезни, но для онкобольного это потрясение.
— Да, мы прекрасно понимаем, что для пациента лечение — вопрос жизни. Для его родных — вопрос жизни любимого человека.
Люди реагируют по-разному. Некоторые — с пониманием, спрашивают: «А что мне дальше делать?» И мы расписываем четкий алгоритм. Некоторые реагируют болезненно.
У нас был мужчина, у которого тест на COVID дал положительный результат. Он пришел в отделение, где тестируют детей, и попросил повторить ему тест. Мы его тактично попросили удалиться — здесь дети, которые приехали на госпитализацию, а у него положительный тест… Ну, мы же не можем вызвать охрану и вынести его из учреждения. Поэтому объяснили, что ему делать дальше.
Проверка температуры в больнице
В такой ситуации нужно встать на учет в поликлинику по месту жительства. И когда будет понятно, что пациент не опасен для окружающих, у него нет пневмонии и других последствий коронавируса, то он сможет приехать на госпитализацию. На лечение от COVID-19 уйдет 2–3 недели, может быть, месяц.
Когда мы отказываем пациенту в госпитализации, то даем прогноз, насколько эта отсрочка повлияет на исход его онкологического заболевания.
Мы работаем и как психологи. У нас есть и психологическая служба, на которую сейчас тоже легла большая нагрузка. В центре запущена горячая линия по работе с медиками, у которых есть страх заболеть ковидом. И мы, конечно, подключаем нашу психологическую службу для работы с пациентами, которым отказано в госпитализации.
— Все-таки пациенты сильно переживают.
— Конечно. Допустим, сделали тест — там отрицательный результат, а на снимке — пневмония. И как пациенту объяснить, что его лечение нужно перенести как минимум на две недели? Потом надо повторить тест, повторить КТ и уже принимать решение.
Продолжать лечение в случае пневмонии нельзя — это опасно для самого пациента. Химиотерапия либо операция на фоне вирусной пневмонии уменьшает шансы на успех лечения.
В любой момент отделение могут закрыть на карантин
— Вам приходилось закрывать отделения в связи с выявлением COVID-инфекции?
— Мы через это прошли. У нас был период, когда пять отделений было закрыто из-за коронавируса. Но с конца мая у нас все отделения работают в штатном режиме.

Мы сейчас как на тлеющем вулкане. Каждое утро могут быть новые данные по обнаружению либо больного, либо носителя, из-за которых нужно вводить жесткие ограничения и сразу закрывать отделение, либо всех срочно выписывать и обрабатывать отделение.
Я с ужасом думаю, что если у нас сейчас появится больной в гематологическом отделении, мне надо будет куда-то их переводить…
А куда переводить — это специфическая область, эти больные очень чувствительны к любой инфекции…
— Как часто вы берете тесты у сотрудников?
— По-разному. У нас есть сотрудники, которые мало контактируют с пациентами, у них берем только по показаниям. Есть те, кто попадают в группу контакта с зараженными, мы их допускаем к работе после полного обследования. А так обычно — один раз в неделю.
— Пациентов из регионов стало меньше?
— Да. Трудно сказать, насколько. Обычно очередь была на 2–3 недели на госпитализацию. Сейчас небольшая очередь — неделя. Загрузка центра — где-то наполовину или на две трети в разные периоды. В пятницу половина коек загружена, а в понедельник — две трети.
И в настоящий момент 60–65% пациентов — иногородние. Их количество явно уменьшилось.

В НМИЦ онкологии им. Петрова
— В СМИ появилась информация, что к осени может быть всплеск смертности от рака и рост заболеваемости. Что вы думаете об этом?
— Мы прекрасно понимаем, что из-за пандемии временно свернули диспансеризацию и иные мероприятия по скринингу и ранней диагностике рака. Пациенты стали реже посещать поликлиники, даже в случае плохого самочувствия, дискомфорта.
Также из-за ограничений, связанных с пандемией, многие пациенты из регионов не могут добраться до Москвы и Санкт-Петербурга, где сосредоточены центры компетенций по лечению сложных форм онкологических заболеваний. Стационары откладывают обширные хирургические вмешательства, после которых пациенты долго восстанавливаются, потому что это повышает риск осложнений и гибели в случае наложения COVID-инфекции.
Можно предположить, что эта ситуация отразится на прогнозах лечения заболеваний отдельных пациентов. Но о повышении смертности от рака как статистическом показателе говорить преждевременно, так как речь идет о двух месяцах.
Вероятно, летом пандемия пойдет на спад, и мы возобновим диагностические и лечебные мероприятия, будем проводить их в интенсивном режиме. Об этом надо задумываться уже сейчас. Медикам, скорее всего, летом отдыхать не придется.
После карантинных мероприятий сразу открылись несколько отделений в центре. Хирург Замира Раджабова вместе со своей командой оперирует пациента с диагнозом «рак щитовидной железы»
— Есть ли дефицит лекарств в связи с закрытием границ?
— Нет, специфичного дефицита лекарств сейчас мы не ощущаем. У нас возникает нехватка то одних лекарств, то других в силу разных причин — какие-то на рынке исчезают, из-за сбоев торгов возникает задержка… В связи с пандемией ничего не изменилось.
— Как обстоят дела с донорским материалом?
— Конечно, все замерло в какой-то степени. Но мы не почувствовали проблем с донорским материалом. Поскольку мы сейчас все-таки несколько ограничили большие операции, у нас и потребностей стало меньше.
Но доноры идут, хотя и меньше, чем обычно. Кроме того, у нас есть кадровые доноры (люди, которые сдают кровь или ее компоненты чаще, чем три раза в год на одной станции переливания крови. — Прим. ред.), многие наши сотрудники — доноры.
«Центр хотели перепрофилировать, и мы готовы были лечить больных с ковидом»
— Несколько недель назад ваш центр собирались полностью перепрофилировать под COVID-инфицированных.
— Тогда мы прежде всего думали о таких уникальных подразделениях, как онкогематологическое и детское отделения. Подобных немного у нас в стране, а в некоторых регионах — вообще нет. В нашем центре в основном лечатся региональные больные. Мы были озадачены — куда нам этих больных передавать.
Между объявлением о перепрофилировании и отменой этого решения прошло две недели. Меня завалили письмами пациенты: «Что нам делать?» Писали преимущественно онкогематологические больные и родители детей с онкозаболеваниями. То есть те, кто нуждаются в уникальных, сложных технологиях, которыми лечат только у нас.
— Как вам удалось отбиться от перепрофилирования?
— Мы не отбивались. Мы же врачи, мы как военные. Нам объяснили, что перепрофилирование необходимо в случае сложной эпидемической ситуации в городе. И врачи к этому с пониманием отнеслись.
Надо будет — наденем защитные костюмы и начнем лечить ковидных больных.
Но пациенты просто завалили письмами и меня, и разные инстанции. Я не знал, что им отвечать. Конечно, мы бы перевели больных в городские и региональные онкоцентры, поддерживали советами и компетенциями при помощи телемедицинских технологий, которыми овладели за последние два года.
Из-за жалоб пациентов решили, что перепрофилирования нашего центра не будет. Стало очевидно, насколько социально важно лечить онкологических больных.
— Много ли онкологических отделений и онкоцентров перепрофилировали в Северо-Западном федеральном округе?
— Вообще ни одного учреждения.
Недавно городские власти объявили, что будут перепрофилировать один из двух городских онкологических диспансеров. Это учреждение на 900 коек. Но потом это решение было отменено. Такое количество онкологических больных невозможно перераспределить по другим клиникам. Больные бы однозначно пострадали, потому что это не одна или три недели. Диспансер бы закрыли на несколько месяцев.
— Подход к работе детского отделения также изменился?
— Все, что я перечислил, касается и детей. Мы их также обследуем при госпитализации, делаем им компьютерную томографию. Технологии те же.
У нас был эпизод — закрывали отделение в связи с карантином на пять дней, поскольку был контакт. Сотрудница болела дома, но 10 дней назад побывала в отделении. Потом у нее диагностировали коронавирус. Мы на пять дней закрыли госпитализацию в детском отделении и потом возобновили ее.
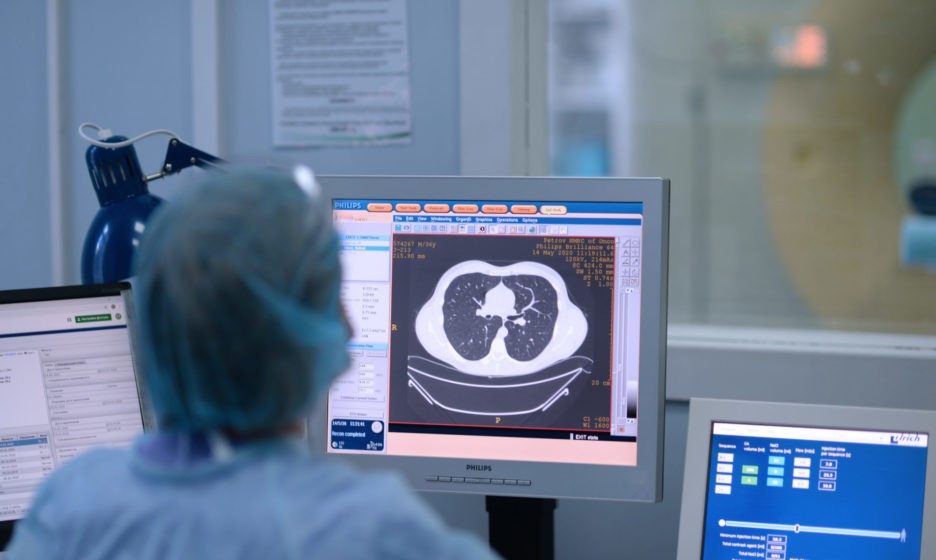
Прием в кабинете компьютерной томографии
— Люди, которые вылечились от рака, сейчас в группе риска?
— Да. Мы в начале карантинных мероприятий договорились, что наблюдение онкологических больных мы отменяем до тех пор, пока не вернемся к нормальной жизни. Для того чтобы не было лишних контактов, все повторные обследования, а также наблюдение перенесены в режим онлайн. Мы оповещаем пациентов, что им надо обследоваться, но просим пройти обследования по месту жительства.
— Они консультируются с помощью телемедицины или пока ждут?
— Пока ждут, потому что у нас в стране пока телемедицина для консультаций пациентов не работает. Она действует только по алгоритму «врач-врач». Сами врачи, которые их лечили, со своими больными связываются. Лечащий врач своего пациента отслеживает.
— Что посоветовать онкобольным? Как им снизить риски прогрессирования своего онкозаболевания и заражения COVID-инфекцией?
— Сначала поговорим о риске прогрессирования онкозаболевания. Очень сложно повлиять на его течение. Оно не так быстро развивается, как обычно представляют. Начинают считать дни или недели, ожидая быстрого ухудшения. Это не совсем так.
На эту тему есть много исследований. Например, что в начале лечения отсрочка до четырех недель на прогноз не влияет. Если она больше 4–6 недель, то да, прогноз ухудшается, потому что заболевание прогрессирует. Эти же исследования показывают, что начало лечения в течение двух недель после постановки диагноза тоже ухудшает прогноз — начинают лечить недообследованных больных в непрофильных стационарах.
Что касается мер по предотвращению COVID-19, то это изоляция. Хотите прийти на следующий курс химиотерапии? Пожалуйста, соблюдайте все противоэпидемиологические мероприятия: используйте средства индивидуальной защиты, следите за гигиеной и так далее. Уберегите себя от лишних контактов.
Онкологические пациенты очень дисциплинированные. И без эпидемии они знают, что им не надо заболевать респираторными заболеваниями, потому что тогда лечение онкозаболевания будет невозможно. Если обострится хроническое заболевание, мы не начнем химиотерапию или лучевую терапию, пока не решим проблему с ним. Потому что у лечения в этом случае неблагоприятный прогноз.
Удивительно, что пациенты к нам иногда поступают инфицированными. Потому что мы знаем, насколько они щепетильны в этих вопросах. Но, видимо, от коронавируса тяжело уберечься.