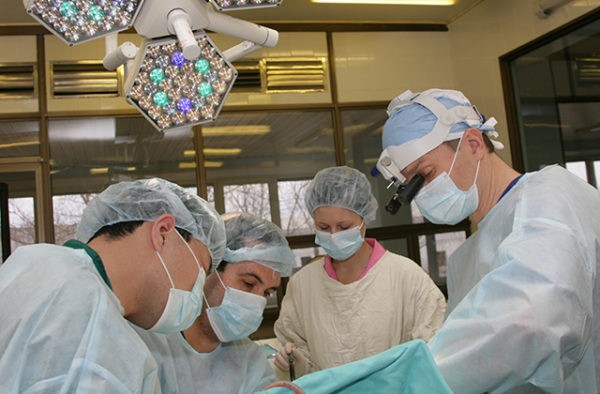
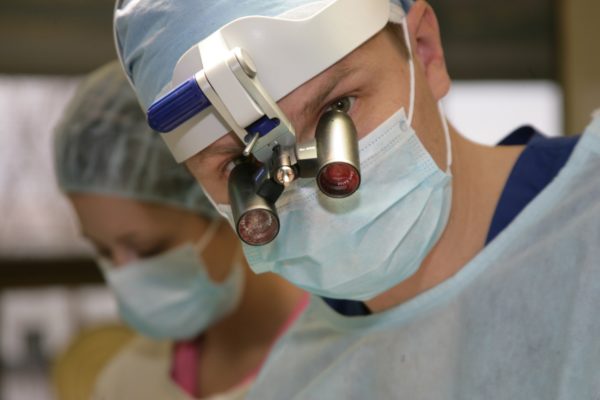
Андрей Борисович Рябов – российский ученый, хирург-онколог, директор НИИ детской онкологии и гематологии Российского онкологического научного центра имени Н.Н.Блохина. Под его руководством лечение маленьких пациентов организовано на высоком уровне с учетом новейших достижений в онкопедиатрии и онкохирургии с использованием международных научных программ, разработанных в ведущих онкологических центрах мира.
Иногда родители не замечают огромную опухоль, которая выпирает наружу
– Насколько своевременно ставится сейчас диагноз в детской онкологии? Как часто болезнь выявляется уже на запущенной стадии?
– К сожалению, мы сталкиваемся с этим чаще, чем хотелось бы. Чтобы число таких случаев уменьшалось, важно повышать образование педиатров на местах, ведь они, как правило, первые видят заболевшего ребенка. Мы стараемся очень плотно с ними взаимодействовать, читаем очень много лекций по онконастороженности, для того чтобы педиатр во время осмотра ребенка мог увидеть какие-то стигмы и правильно считать. Чтобы он помнил о наших заболеваниях даже тогда, когда еще нет клинических проявлений.
– Стигмы – это признаки?
– Да. Поскольку сейчас повсеместно внедряются методы ультразвуковой диагностики и она становится уже рутинным методом исследования, многие опухоли у детей все чаще и чаще диагностируются на ранних стадиях.
Поэтому ежегодный рост показателей детской заболеваемости в Российской Федерации связан не с тем, что у нас ухудшилась экология, а с тем, что улучшается выявляемость заболевания и постановка диагнозов. Мы рано или поздно придем к тем же стандартизованным показателям, которые есть в Европе и в Соединенных Штатах. Сейчас у нас заболеваемость ниже, чем в Штатах. Скорее всего, этого быть не может, это игра статистики.
– Как много детей с онкологическим диагнозом сейчас выживает, справляется с заболеванием, побеждает его?
– Благодаря тому, что эффективность многих программ и схем, которые зарекомендовали себя у взрослых, была доказана и для детей, нам удалось пройти путь от 30% до 80% выживаемости пациентов. Это был революционный момент переноса из взрослой практики в детскую применения платиносодержащих препаратов и других схем. Большинство детей сегодня в целом поправляются. Мы достигли сейчас предела возможностей еще большего улучшения выживаемости детей. И большая задача перед учеными, перед всеми нами состоит в преодолении этого барьера.
– Какие виды рака у детей встречаются чаще всего, наверное, лейкозы?
– Да, вы правы. У детей это в первую очередь опухоли системы кроветворения и центральной нервной системы. То, чем я больше занимаюсь, а это солидные опухоли, составляет меньший процент.
– Посоветуйте родителям, как не пропустить опасное заболевание. Я иногда вижу на форумах обсуждение: «Какой ребенок стал внезапно неуклюжий! Все углы задевает. Я уж его ругаю, и к ортопеду водили, и то делали, и это, непонятно, падает на ровном месте». Через полгода оказывается, что на самом деле это опухоль мозга, которую упустили. На что обращать внимание и что делать, если поставили такой диагноз?
– На самом деле все и просто, и сложно – надо быть внимательными к своему ребенку, смотреть, насколько меняется его поведение, потому что дети не всегда могут объяснить, пожаловаться. Ваш пример на самом деле показательный: моторная активность ребенка меняется, меняется настроение, аппетит, надо на все обращать внимание.
Потом надо ощупывать своего ребенка. Мы, врачи, иногда удивляемся, как можно было не прощупать, а родитель не замечает огромную опухоль, которая выпирает наружу. Как можно было не увидеть это? Нужен просто внешний осмотр и наблюдение за его общим состоянием.
Чаще всего выявление этих опухолей происходит в результате каких-то жалоб, и обнаруживает их уже педиатр. Решения принимают детские онкологи, у них существует определенный порядок: они знают, какая помощь на каком этапе может быть оказана по месту жительства, в регионе, в какой клинике, а кого нужно отправить в федеральный центр. Шаг за шагом история болезни складывается, и уже в зависимости от тяжести ситуации определяется маршрут.
– Лучше, наверное, все равно ехать в Москву или в Питер и там искать возможности лечения?
– Если я категорически отвечу: да, всем лучше ехать сразу в Москву и в Питер, – и все поедут в эти города даже за биопсией, это будет неправильно. Нужно четко делить ответственность – понимать, что можно сделать на месте, и уже затем, что можно и нужно делать в федеральном центре, и туда за этим направлять. Потому что если к нам будут направлять всех детей, мы просто не сможем со всем потоком справиться. Здесь нужно быть все же гибкими и честными.
Государство создает центры разных уровней для того, чтобы более рационально и равномерно распределить медицинскую нагрузку, ресурсы. Регионы получают деньги и стараются эти средства осваивать, они должны стимулировать развитие медицинской помощи у себя, чтобы не всех направлять в федеральные центры.
Зачастую многие регионы имеют очень хорошие центры, которые не уступают федеральным и центральным. Безусловно, в нашей стране есть центры с лучшими практиками по каждому направлению. Иногда, как я уже сказал, это бывает в регионах, иногда в федеральных центрах. В каждом конкретном случае нужно подходить очень взвешенно, осторожно, исходя из интересов ребенка в первую очередь.
– Вы помните своих первых пациентов детского возраста?
– Конечно. У первого ребенка был распад опухоли почки, меня вызвали ночью на экстренную операцию, я тогда, по-моему, даже еще не работал в Институте детской онкологии.
– Вы сначала были взрослым хирургом?
– Я и сейчас взрослый онкохирург и руковожу отделом торакоабдоминальной онкохирургии, куда входят четыре крупных подразделения. А тогда директор онкоцентра имени Н.Н. Блохина академик Михаил Михайлович Давыдов попросил меня выполнить эту операцию по удалению почки. Это был первый мой ребенок, я очень волновался, в общем, было много эмоций. У меня был опыт выполнения подобных вмешательств у взрослых, который надо было несколько трансформировать. Только со временем начинаешь узнавать особенности таких операций у детей, понимаешь, как это лучше делать.
– У ребенка все – меньшего размера?
– Все меньшего размера и немножко по-другому, по-другому развит лимфатический аппарат, много технических моментов, которые отличают вмешательство у взрослого и у ребенка. У ребенка работаешь более деликатно с использованием меньшего количества высокоэнергетического, даже современного, оборудования.
Сегодня я не могу сказать: «В 35 лет ничего не бывает»
– А что происходит у взрослых, они чаще сейчас болеют раком? Экологическая ситуация изменилась, хуже стало жить или есть другие причины?
– Вопрос очень многослойный и сложный. В Российской Федерации, как я уже сказал, это вопрос статистики и выявляемости, который зависит от инфраструктуры и врачебных возможностей, поэтому здесь у нас еще есть определенный запас в плане увеличения заболеваемости.
– Очень часто, когда врачи дают рекомендации по обследованиям, они говорят: если у вас в роду не было онкологии, то вы не входите в группу риска. Но ведь рак появляется и не в группе риска.
– К сожалению, да. Есть и другая группа риска – люди, достигшие 40-летнего возраста. После 40 лет заболеваемость по большинству онкологических процессов начинает расти вверх. Поэтому в 40 лет, как нас учили еще в институте, надо сделать те исследования, которые касаются наиболее распространенных видов рака. Их немного, и они являются основными причинами смерти – это рак легкого, рак желудка, рак молочной железы, колоректальный рак и другие. Есть заболевания с очень высоким индексом агрессивности, поэтому другого пути, кроме как ранняя диагностика, для улучшения результатов лечения не существует.
– С чего надо начать? Сделать анализ крови, а дальше что – легкие на рентгене смотреть?
– Должна быть модель обследования для каждого возраста, и мы, врачи, должны понимать, с кем мы имеем дело, у каждого пациента свой анамнез. Мы нередко оперируем и молодых пациентов, поэтому сегодня я не могу сказать: «В 35 лет ничего не бывает». Даже в моей практике совершенно случайно находили злокачественные опухоли у пациентов на профилактических осмотрах, и удавалось этим больным помогать.
– Я знаю случай, когда женщина умерла от рака кишечника, который выявили в 23 года уже на третьей с половиной стадии, она лечилась 4,5 года и погибла.
– У молодых пациентов заболевания могут протекать очень скоротечно. Еще раз повторюсь в том, что наша задача состоит в развитии системы, позволяющей диагностировать заболевания на ранних стадиях. Долгосрочная стратегия развития системы здравоохранения нашей страны предусматривает меры по совершенствованию программ ранней диагностики онкозаболеваний. В мире есть эталонные практики. Больших успехов добились в этом направлении наши коллеги в Японии и Южной Корее.
– У нас, наверное, тоже надо пропагандировать население регулярно проходить обследование? Лучше сделать гастроскопию и колоноскопию за 5 тысяч рублей, чем позднее обнаружить рак в запущенной стадии?
– Вы правы в том, что парадигма развития системы здравоохранения в нашей стране и в мире должна меняться. Курс на профилактическую и персонифицированную медицину сегодня рассматривается как стратегический.
Я уверен, что если нам удастся сделать все то, что запланировано в современной стратегии развития медицины в РФ, то наша страна займет лидирующую позицию в мире.
И, конечно, личную ответственность граждан за свое драгоценное здоровье необходимо повышать всеми существующими методами.
В плане детской онкологии мы далеко не самая отсталая страна
– Как вы оцениваете состояние детской онкологии в современной России? Что радует, что нуждается в серьезных переменах?
– Начнем с хорошего. Радует то, что на моих глазах в последние 10 лет детская онкология в какой-то мере стала приоритетным направлением в медицине. Недавно я посетил студенческий кружок по детской онкологии и увидел там 50 участников. Вечером после занятий студенты-медики приходят на этот семинар и активно участвуют в его работе. Это было отчетное заседание.
Я видел его очень насыщенную, сложную программу, ряд заседаний был на английском языке. Студенты участвуют в научных молодежных конференциях, посвященных детской онкологии, хотят связать с ней свою судьбу. Многие пришли на этот семинар с лечебных факультетов медицинских институтов – не с педиатрического, а с лечебных – они больше хотят заниматься не взрослыми, а детьми. Их горящие глаза – это хороший признак, он говорит о том, что внимание общества устремлено в сторону детства.
Строятся новые центры, открываются современные федеральные отделения – это центр Димы Рогачева, детские отделения в НИИ онкологии имени Петрова в Санкт-Петербурге, в региональных центрах. Они благоустраиваются, улучшаются, в 2019 году будут введены в эксплуатацию новые корпуса НИИ детской онкологии и гематологии РОНЦ.
В общем, я вижу много позитивного в этой области, но и проблемы, конечно, существуют и будут всегда, у них своя история и старые корни. Перед нами еще много задач. Это, безусловно, улучшение выявляемости заболеваний и более четкая маршрутизация больных с соблюдением сроков оказания помощи. Важно определить, какие региональные центры должны быть ответственными за определенный вид помощи, оптимизировать численность отделений, которые занимаются детской онкологией. У нас не очень распространенное заболевание, и такими центрами компетентности могут быть те учреждения, где есть достаточное количество пациентов.
Отдельная тема – лекарственные средства, насколько сегодня возможен переход на отечественные препараты.
– Это возможно уже сейчас?
– Это возможно, в принципе, но дети должны идти последними в этой очереди, потому что не секрет, что многие отечественные препараты не обладают столь высокой степенью очистки, как их зарубежные аналоги. Но потихонечку работа в этой сфере тоже ведется. В общем и целом мы видим, что признаки оздоровления отрасли (я имею в виду детскую онкологию) налицо.
У нас есть желание проводить мультицентровые исследования. Александр Григорьевич Румянцев, генеральный директор центра имени Рогачева, очень много для этого сделал, и этот запал не угас, врачи хотят общаться со своими коллегами.
– Вылечивать стали лучше?
– Да, это общемировая тенденция. Сама эта сфера в Российской Федерации укрепляется, улучшается постепенно. Конечно, нам хотелось бы, чтобы нашим гражданам было проще взаимодействовать с нами, чтобы все получалось быстрее, лучше, эффективнее.
– Коллеги из фонда «Подари жизнь» рассказывают, что, к сожалению, все равно мы в очень многих моментах отстаем от американской педиатрической онкологии. Например, там уже обсуждаются вопросы, каким образом можно лечить ребенка, не вырывая его из коллектива, из учебного процесса. Можно ли сделать так, чтобы у ребенка лечили рак, а он при этом ходил в школу? Такие вопросы для нашей онкологии, как я понимаю, пока немыслимы? Онкологический диагноз у ребенка означает, что на год, как минимум (и это в лучшем случае), он выпадает из жизни.
– Да, определенные лечебные практики в США сейчас лучше, чем у нас. Что касается педиатрической медицины и онкопедиатрии в Соединенных Штатах, то она очень своеобразная. В Америке каждый шестой ребенок не имеет медицинской страховки, и для родителей многих детей эти лучшие американские практики, высочайшие уровни и подходы просто не доступны. Хорошо, что есть госпиталь Сент-Джуд, есть благотворительные учреждения, которые решают эти задачи. Но не все так прекрасно. У нас в этом смысле лечение более доступно.
Что касается гибкости и такой тончайшей настройки проведения лекарственной терапии, позволяющей не отрывать пациента от обычной жизни – это, конечно, уже высший пилотаж оказания медицинской помощи. Я думаю, что в Штатах это не везде, но они к этому стремятся и развивают это направление.
– А у нас вообще возможна постановка такой цели?
– Я думаю, мы идем немного по другому пути – в наших медучреждениях и федеральных центрах создаются прекрасные школы. В центре Рогачева – просто сказка. У нас с детьми работают прекрасные преподаватели. Модель, о которой вы говорите, наверное, когда-нибудь будет возможна в крупных городах, где под боком есть медицинская организация. Но сложно представить, чтобы в малонаселенном пункте можно было бы ребенку без контроля профессионалов проводить химиотерапию только для того, чтобы он ходил в детский садик.
– Пока у нас даже в Москве вопрос об этом не поднимается.
– Сейчас это сложно организовать. Мы находимся немножко в другой фазе решения вопроса. Но говорить, что там везде и все хорошо в этом плане, а у нас все хуже – это тоже неправильно. Да, еще есть проблемы, но в целом они решаются, и в плане детской онкологии мы далеко не самая отсталая страна.
– У Каширки сложилась не очень хорошая репутация, по телефону к специалисту записаться невозможно, пациенты вынуждены ходить из кабинета в кабинет, за многое им приходится платить самим. Мой отец, который 20 лет на Каширке проработал, когда лечил там свою маму, рассказывал: «Я каждый день спускался пару раз к банкомату Сбербанка – при том, что я лечил ее у коллег, каждый день мне приходилось снимать какое-то внушительное количество кэша». Это два-три года назад происходило. Не может ли сложиться похожая ситуация с детским центром?
– Мы надеемся, что нет. Если нам удастся выйти на хорошие условия оплаты труда, то подобных эпизодов почти не будет. В большинстве своем у врачей есть чувство собственного достоинства, чтобы не заниматься поборами с пациентов. На эту меру люди идут чаще всего оттого, что им просто глобально не хватает денег на жизнь.
– Сейчас ведь уже, наверное, нет монополии у онкологических центров, нет такого, чтобы все стремились лечиться в одном месте?
– Нет. У нас сейчас несколько крупных центров в стране, центры в больших городах, даже в одной Москве несколько мест, куда люди могут обратиться. В нашем центре консультация и осмотр пациента доступны в день обращения. Деньги не являются барьером, для того чтобы пациент получал здесь медицинскую помощь, это я вам говорю абсолютно точно.
– Расскажите про ваш новый детский центр, который будет запущен в 2019 году.
– Это крупный комплекс, который состоит из нескольких блоков и включает в себя центр ядерной медицины (в нем предусмотрены мощности не только для детей, но и для взрослых для проведения диагностических и лечебных мероприятий с использованием радиоактивных изотопов), клинический корпус, лечебно-диагностический корпус и хостел для родителей.
– Сложно туда будет попасть?
– Это один из крупных федеральных центров, который будет работать для всех. К нам сейчас попасть не сложно, и потом не будет с этим сложностей. В центре планируется открытие большого числа коек отделения трансплантации костного мозга – 25. После его запуска потребность нашей страны в трансплантологических койках будет в целом закрыта.
По ядерной медицине наши возможности просто безграничны. Мы тоже закроем все потребности, если все это будет работать и функционировать нормально. Я пока осторожно говорю, потому что центр строится уже очень давно, и очень давно идет его оснащение и переоснащение.
Языковой барьер не позволяет нашим врачам входить в элиту детской онкологии
– Насколько у нас сейчас онкологи на местах, в провинции в курсе мирового научного процесса? Есть ли проблемы с языком, с возможностью участвовать в конференциях?
– Ситуация стала лучше, чем была, но проблемы существуют. Если раньше на международные конференции люди не ездили, то сейчас стали выезжать чаще – главным образом за счет компаний-производителей и за счет спонсоров. Очень крупные мероприятия проходят и здесь, в России.
Например, общество онкологов-гематологов при центре Димы Рогачева проводит эти мероприятия у себя в центре, на них приезжает много иностранных ведущих специалистов, они рассказывают, разжевывают протоколы лечения, объясняют особенности. Общество детских онкологов Института детской онкологии и гематологии имени Блохина тоже проводит свои съезды и мероприятия.
Федеральные крупные центры устраивают такие конференции, на которые дешевле приехать, чем за рубеж, туда приезжают ведущие специалисты, которые информируют о происходящем в целом в мире. Сегодня доступность актуальной медицинской информации значительно выше, чем это было для наших предшественников.
Есть интернет, есть специализированные сайты: сайт международной организации детской онкологии SIOP, сайт международной организации по детской онкохирургии IPSO, там многое доступно. Они проводят бесплатные конференции и всевозможные лекции, но нужно знать английский язык, читать статьи, читать иностранные медицинские книги, потому что все же самые лучшие книги по детской онкологии – англоязычные.
Конечно, существует языковой барьер, который не позволяет нашим врачам свободно и на равных общаться с зарубежными коллегами и входить в элиту детской онкологии. Безусловно, из-за ограниченности ресурсов детские онкологи не столь часто ездят за границу для обмена опытом на конференции и мастер-классы. Они должны ездить чаще, они должны постоянно и непрерывно продолжать свое медицинское образование, быть связанными с ведущими центрами по своим направлениям, то есть быть на острие.
– А зачем вы пошли на обучение по программе MBA?
– Я уже получил диплом по программе MBA в академии управления при президенте Российской Федерации. Мне хотелось лучше понять стратегию развития российского здравоохранения, узнать универсальные принципы управления процессами.
Я пошел на MBA, для того чтобы познакомиться с системой управления и понять ее, узнать, как можно сделать свою область более безопасной. Я понимаю, что в XXI веке требования к руководителю меняются. Сейчас, я считаю, любой руководитель даже первичного звена (а это заведующий отделением) должен проходить подобного плана специализацию, потому что мы в нашей профессиональной деятельности зачастую малоэффективны, просто из-за элементарной безграмотности.
– Какие основные стратегические выводы вы из этого сделали? Чего нам сегодня не хватает, чего хотелось бы?
– Мне бы хотелось, чтобы наша медицина была специалистоориентированной, чтобы она была больше настроена на развитие личности в профессии, даже в большей степени, чем на техническую модернизацию. Мне кажется, что это более важно, это серьезный фундамент для будущего роста. Попытки модернизировать медицину лишь за счет закупки сверхдорогих систем не приведут к возможности сделать качественный скачок в будущее.
С моей точки зрения, нам нужно развивать образование и переформатировать высшую школу в медицине. Если по-простому, нужно готовить меньше специалистов, но качественнее.
Во-вторых, сегодня это уже всем понятно, следует развивать профилактическую медицину. Куративная медицина, как страшный монстр, поедает ресурсы.
Третий момент – это продумывание механизмов для повышения доступности оказания медицинской помощи.
Очень важный вопрос – это контроль за расходованием ресурсов в здравоохранении, потому что это бездонная бочка, и нужно понимать, что это деньги наших налогоплательщиков, это все наши деньги.
Всё решают люди, и очень сложный, долгий, кропотливый процесс – это воспитание кадров, воспитание медицинской элиты – и в профессиональном смысле, и в человеческом.
С моей точки зрения, форма врача – белый халат – должна отражать и его внутреннее содержание, чистота должна быть во всем.
Это сложный вопрос, нужно над этой темой размышлять и серьезно работать, тогда многое будет меняться.
Человеку надо стремиться быть не успешным, а ценным
– Как вы относитесь к позиции, что если человек – хороший врач, он не обязан демонстрировать высокие моральные качества? И что такое сочетание лучше, чем прекрасный человек, но средний специалист?
– Это вообще странный разговор. Врач – это очень сложное и многослойное понятие. И настоящий врач не может быть плохим человеком. Мы говорим иногда: если пациенту после общения с врачом не стало лучше и легче – это плохой врач. И с другой стороны, человек, будучи искусным хирургом, может быть плохим врачом. Это, скорее, вопрос дисциплины. Как есть техничные спортсмены, но они не становятся великими спортсменами, так и с врачами тоже.
– Если ты не любишь людей, наверное, трудно быть хорошим диагностом?
– Все же чаще всего те, кто успешен в профессии, действительно классные специалисты – они и люди нормальные. Мы просто замечаем и запоминаем исключения из правил, потому что это реже встречается и это бросается в глаза. Нам нужно стремиться, чтобы в человеке все было красивым – и душа, и тело, и так далее.
Если ты хороший и ответственный человек, ты должен стремиться к своему развитию в профессии. Бывает другое – бывает несчастье, когда человек, может, и неплохой, но у него нет призвания, он сделал ошибку, выбирая профессию. Это трагическая ошибка, когда он не способен к этому виду деятельности.
– У нас так с нашим педиатром. Он мечтал быть историком, но родители его заставили идти в медицину. Он прекрасный врач, но ему безумно тяжело работать.
– Тяжело работать, потому что он не купается в этой среде, он не понимает этого. К нам в больницу приходят музыканты, и я вижу, как они купаются в музыке, они понимают этот мир, это им доступно. То же, когда я выполняю операции, я все это понимаю, мне приятно.
Если человек владеет инструментом, неважно каким – языковым, музыкальным, любым – он получает удовлетворение, когда у него получается. Так же и в медицине. Но вопрос выбора своего пути – это большая проблема, поэтому я и говорю, что надо больше внимания уделять молодежи.
– Что вы советуете молодым людям, как понять вовремя, что это не твой путь?
– Нужна более ранняя профориентация в школах. Я закончил биологическую школу, где была профориентация, можно было начинать пробовать – ходить на практики, связанные с медициной. Кроме того, возможно тестирование, как в спорте. Сегодня берут даже биопсию мышц, для того чтобы посмотреть, какие там волокна есть, способен ли человек к тем или иным нагрузкам. Есть психологическое тестирование, оно тоже помогает.
Этот процесс профориентации должен происходить с младых ногтей как можно раньше, чтобы не терять время, не терять темпа жизни. Время это очень ограничено, к сожалению, и молодость краткосрочна, поэтому здесь ошибок не должно быть. Бывают разнообразные конкурсы, которые обычно позволяют выявлять способности к каким-то профессиям. Механизмы могут быть разные – это всевозможные фильтры, которые должны потихонечку человека адаптировать к среде.
Кроме того, более четко должен быть сформулирован заказ на специалистов от государства, мы должны понимать, сколько и каких специалистов нам нужно.
– А вам сколько было лет, когда вы поняли, что хотите стать врачом?
– Я очень рано понял, что хочу быть хирургом. Знаете, у меня до сих пор перед глазами картина – мне шесть лет, мама мне сшила наряд врача на новогодний праздник, я его на себя надел и думаю: «Это же девчачья профессия…», – уже почему-то тогда у меня была такая убежденность.
Потом я находился под влиянием своей бабушки, которая была старшей медицинской сестрой в 63-й больнице. Мы вместе с ней смотрели телепрограммы «Здоровье», которые вела Белянчикова. Там часто выступал знаменитый хирург Николай Михайлович Амосов. Мне очень нравилось, как он рассказывал про протезирование клапанов, про кардиохирургию и образ врача.
Я решил, что тоже хочу покорять эту специальность, что это мужественная профессия. Профессии такого плана должны быть овеяны определенным ореолом, чему во многом помогает кино и книги. Правильное позиционирование профессии оказывает на общество большое влияние.
– Я знаю нескольких врачей, которые выбрали профессию, посмотрев кино, в частности сериал «Скорая помощь».
– Да, был еще польский или чешский сериал, посвященный доктору. Нужна такая героизация профессии, не обязательно врача, это может быть и физик, помните фильм по роману Даниила Гранина «Иду на грозу»? Людей с молодых ногтей заставляли к чему-то стремиться. Я сейчас смотрю на своих детей – у них совершенно нет огня в глазах, они ни к чему не стремятся, к сожалению, что-то делают, но без какой-то великой цели.
– Усердное учение ведь не всегда приводит к успешности. Есть очень много примеров того, когда люди без образования достигают огромных заработков.
– Мне очень нравится высказывание Эйнштейна о том, что человеку надо стремиться быть не успешным, а ценным. Вот в чем, на мой взгляд, главная задача. Не знаю, какой была дореволюционная система воспитания, но советская система воспитания была направлена на то, чтобы вырастить людей ценными. Ценность, а не успешность – вот что было в приоритете, в этом была элитарность, избранность.
Когда я шел в медицину, я понимал, что, вероятнее всего, не будет никакой материальной успешности, но зато эта профессия дает на полную катушку ощущение твоей ценности, максимальной оправданности твоего существования перед самим собой, перед людьми.
Плюс она тебя проверяет и вырабатывает на полную: ты должен постоянно учиться, должен находиться в форме, ты рискуешь, ты несешь максимальную ответственность за жизнь человека.
Чаще всего, двигаясь к так называемому успеху, люди стремятся к миражам и ложным целям. Многие, став материально благополучными, не обрели желанного счастья. Сегодня материальная успешность ставится во главу угла и приравнивается к счастью, но это совершенно разные вещи.
Ты что-то делал, делал, а оно – раз, и порвалось
– Вы помните свою первую операцию?
– Я был студентом и ассистировал на операции по аппендэктомии в 20-й больнице. Хирург предложил мне помогать и спросил, умею ли я вязать узлы. Я считал, что вязать узлы – это как на ботинках, и сказал, что, в принципе, я вяжу узлы, не зная, что хирургический узел немножко отличается, что там есть свои методы. Врач был удивлен, что на самом деле я не умею это делать. Мне было очень стыдно.
– С пациентом все благополучно в итоге?
– Ну, конечно. Моей первой самостоятельной операцией тоже стала аппендэктомия, я очень волновался и до сих пор отчетливо помню весь процесс. Мне ассистировал замечательный хирург Евгений Степанович Пронин. Он до сих пор успешно трудится в 67-й ГКБ.
– Что было самое страшное в первой операции?
– Вроде, ты знаешь всю последовательность, но боишься ошибиться, волнение зашкаливает. Это было очень тяжело морально и эмоционально.
– Когда я присутствовала на первой операции у Бокерии, я думала, что самое страшное – это когда раскрывают грудную клетку. Но когда мы вошли, там уже все было разрезано, все готово, он шил артерию и параллельно давал интервью.
– Лео Антонович Бокерия – блестящий мастер своего дела. Вам повезло, что судьба свела с этим человеком.
– Вы завтракаете перед операцией?
– Обязательно завтракаю, потому что нужны углеводы. Есть определенная гигиена в профессии, которая требует твоего настроя и соответствующей кондиции, поэтому, например, абсолютно исключаешь алкоголь, это даже не обсуждается. Надо выспаться, позавтракать, то есть быть в хорошей физической форме, потому что это все влияет на психику и принятие решений.
У нас бывают очень длительные напряженные моменты, должна быть высокая концентрация. Плохо, если ты уставший, у тебя потеря внимания, если ты раздражен… Я стараюсь не раздражаться и переношу все встречи, которые могут меня расстроить, на послеоперационный период. Я уже научился планировать свой день, чтобы выйти на пик реализации своих задач в хорошей физической форме. Не надо отжиматься, подтягиваться, перенапрягать руки, травмировать их. Побольше пить водички, поесть – нужно, чтобы ты был, как подводная лодка, полностью заряжен на длительное плавание, потому что неизвестно, сколько продлится операция, надо быть хорошо подготовленным.
– Что чувствует хирург, когда что-то идет не по плану?
– Расстраивается, начинает думать, что делать, пытается выйти из сложной ситуации.
– А какие бывают ситуации: организм пациента реагирует непредсказуемо или что-то еще?
– По-разному бывает. Например, может обнаружиться ошибка диагностики – думали одно, а оказалось другое. Или твоя ошибка: ты стал делать это, а надо было делать что-то другое. Ты что-то делал, делал, а оно – раз – порвалось, оторвалось, и думаешь: «Зачем ты это сделал?! Надо было по-другому…» Или завысил показания к операции, то есть решил: «Ну, попробую». А надо было сказать: «Стоп!», и от операции отказаться.
– Но бывают тяжелые случаи, когда надежды небольшие, но все ладно и успешно проходит?
– Чаще всего так бывает, но стараешься в этот момент не радоваться очень сильно. Мы радуемся тогда, когда больной выписывается. Потому что бывает, когда на операции все прошло шикарно, а потом у больного осложнения такие, которых ты даже себе представить не мог. От чего это зависит? Поэтому жизнь уже научила, даже когда все хорошо, не сильно радоваться – сделал и сделал, и отвлекся на что-то другое.
– Когда человек работает в детской онкологии, наверное, достаточно сложно психологически каждый день видеть детей в тяжелом состоянии?
– Человек так устроен, что он ко всему адаптируется. Мой родственник был в плену в концлагере в Германии, он выносил людей из газовых камер, через это все прошел и не распался как личность. Многие люди переживают очень тяжелые вещи, находятся в крайне тяжелом состоянии.
Наши дети болеют, и состояние, в котором находятся их родители, трудно вообразить, это просто за гранью понимания – как это, что и почему. Но мы воспринимаем это как данность. Естественно, мы стараемся отчасти отключаться от этого всего, чтобы выполнять свои профессиональные задачи. Что делает пилот, который ведет большой лайнер и попадает в критическую ситуацию? Он старается с ней справиться, сосредоточиться на ней и отключиться от всего остального, потому что он отвечает за сотни людей в самолете, он должен спасать их, себя и этот самолет. Здесь все то же самое.
У меня есть игрушки детей, в лечении которых я принимал участие, но, к сожалению, в итоге они умерли. Я смотрю на эти игрушки и думаю: «Какой кошмар! Этот ребеночек был такой замечательный, а его все равно нельзя было спасти, и это все же произошло». Это за гранью понимания, это совершенно другая тема.
– Общаетесь с детьми, которые вылечились и выросли?
– У нас есть даже специальный день, называется «Солнечный день». Мы приглашаем выздоровевших детей, многие из них уже стали родителями, у них семьи, но они все равно приходят. Лечились они много лет назад. Они с благодарностью приходят, общаются между собой, кого-то встречают, приятно, конечно. Это очень хороший посыл для других: на самом деле рак – не приговор, с этим можно справляться и жить.
Приезжаешь в какую-то республику, тебе говорят: «О, мы у вас оперировались пять лет назад. У нас все хорошо». Или приходит сообщение «С Новым годом! Вы нас оперировали». Кто это был? Детей не узнаю, конечно. С этими детьми все хорошо, а у тебя уже новые задачи, другие. В этом тоже есть наука жизни.
В жизнь после смерти я не верю, но хорошо было бы всем нам там встретиться
– Когда мой отец был еще сравнительно молодым ученым, я мечтала: «Вот бы изобрели лекарство от рака и мой папа бы в этом тоже участвовал!» Уже несколько человек из их группы сами умерли от онкологии, и я думаю, какая это, должно быть, для них была тяжелая психологически история. Ты входил в профессиональную жизнь с романтической надеждой, что все проблемы онкологии будут решены, а оказывается, что нет, это не только не произошло за время твоей жизни, но и у тебя самого онкодиагноз, и ты инкурабельный больной. Встречались с такими случаями?
– Мне эта ситуация знакома. Знаете, когда ты молод, ты настолько увлечен другими вещами, что, изучая эту специальность, ты не думаешь, что с тобой это может произойти. Конечно, с возрастом, когда твои ровесники уходят из жизни, когда ты видишь молодых пациентов, которые на 10-20 лет младше тебя, у которых случаются такие заболевания, ты понимаешь, что рано или поздно это может случиться и с тобой.
Помните повесть Льва Николаевича Толстого «Смерть Ивана Ильича», где он описывает, какие чувства испытывает человек перед смертью, о чем он думает: как же так, я – человек, который так тонко чувствовал жизнь, я все так прекрасно ощущал, и вдруг со мной происходит такая история?
У меня умирала мама. Я прожил все эти минуты, и часы, и дни, и годы с ней. Я видел, как человек готовится к смерти и что он переживает. Я видел и провожал многих пациентов, с которыми у меня были близкие отношения, которые знали, что они умрут, я помню, что они чувствовали и говорили. Я понимаю, когда слышу «чашу эту пронеси», что она неминуема в той или иной форме.
Может произойти так, что человек уже не понимает, что с ним происходит, а может – так, что он уходит из жизни с абсолютно ясным сознанием. Это может случиться в любом возрасте. Это может произойти сегодня, может завтра, может через 10, 15, 20 лет. Такова логика жизни. Принимаю ли я это или не принимаю? Конечно, не принимаю и стараюсь гнать эти мысли, потому что жизнь такая прекрасная, интересная, сложная, замечательная. Много чего на самом деле в моей жизни, но интересного больше, чем негативного, поэтому, конечно, хочется умереть попозже.
– Вы верите в жизнь после смерти?
– Не верю. Хотя, конечно, в какой-то части сознания живет мечта: «Хорошо было бы, если бы мы все там встречались».
– Мне кажется, что хирурги имеют больше представления об этой грани между жизнью и смертью.
– Думать, что хирурги какие-то особенные – неправильно. Мы все сделаны из одного теста, абсолютно все.
– Вы просто чаще с этим работаете.
– Происходит колоссальная адаптация к тому, чем мы занимаемся. Мне вот непостижимо, как работают летчики, как они поднимают и сажают эти огромные лайнеры и перевозят нас. Мне непонятно, как музыканты купаются в своей музыке, многие вещи для меня непостижимы с точки зрения профессии. «Как у вас так получается?» – «Так же как у вас получается, так же и у нас, мы к этому способны».
Я не могу осознать эту их способность, а они не могут понять, как мы делаем свое дело, как мы допускаем для себя возможность брать на себя такую ответственность за жизнь детей, взрослых, принимать решения, что с ними делать.
– Но если наша жизнь конечна и смерть – это точка в конце, не получается ли тогда, что, по сути дела, мы сводим человека только к его биологическим процессам – есть пульс, работает мозг, и человек есть?
– Я многого не понимаю. Я понимаю, что наше познание мира с каждым годом действительно расширяется. Я понимаю, что люди, которые научно занимаются вопросами старения, развития, мироздания и так далее, опережают мое сегодняшнее мировоззрение, они лет на десять ушли вперед.
Есть многие материи, по поводу которых я не могу высказаться категорично, потому что мир сто лет назад и мир сегодня в плане нашего восприятия очень сильно отличается. Люди не отличаются глобально, а сам мир в познании себя уже отличается. Это такие сложные философские вопросы, и мне сложно сказать, как и почему, откуда мы и есть ли жизнь на других планетах. Что такое теория большого взрыва, и как это все образовалось, и вообще что там еще во Вселенной? Мне сложно об этом судить.
Надо как-то все же держаться, чтобы уныния не было и чтобы наша ценность, про которую мы говорили, повышалась (не успешность, а ценность). Поэтому что-то должно человека держать и двигать вперед. Раз уж он на этом свете образовался каким-то образом, надо в этом потоке участвовать, самоочищаться.
Главная цель наших богатых людей – материальный успех
– Пару лет назад Марк Цукерберг огромную часть доходов от Facebook пожертвовал на исследования в области детской онкологии. Его жена, филантроп и педиатр, тогда говорила: «Я вижу, что у нас в Америке очень много денег идет на лечение детей и совсем не вкладывается в исследования». Это очень характерно для США: филантропы очень много денег вкладывают именно в исследования, понимая, что это не финансируется государственной системой или финансируется в недостаточном объеме.
– Большие молодцы. Но надо понимать, что таких возможностей, какие есть у Цукерберга и у американских жертвователей, больше нет в мире ни у кого. Там пласт сверхбогатых людей очень большой.
– При этом своим детям они обычно оставляют лишь небольшой процент.
– Вы совершенно правы. У меня висит фотография братьев Мэйо, на ней отец и братья Уильям и Чарльз. Они обладали медицинской империей и не завещали ее своим детям. Братья считали, что если бы они оставили свое наследство детям, то это сверхбогатство разрушило бы их личностно. Они создали свою клинику и сделали ее доходной, и весь свой профит она реинвестирует в развитие клиник, то есть этой клиникой управляет траст.
Но это – люди другого масштаба. Во время американской депрессии они продали свою яхту, потому что считали, что не имеют права демонстрировать свое богатство, когда страна находится в упадке, это неприлично. Когда братья Мэйо поняли, что обеспечили себя всем необходимым – жильем и прочим, еще не будучи мультимультимиллионерами, они уже отдавали 50% от своего дохода на развитие клиники.
Они себя жестко ограничили в доходах, они всё реинвестировали, всё вернули государству, поэтому они великие. В нашем обществе такая модель пока не работает. Прежде всего, прослойка богатых, в отличие от Америки, очень маленькая.
– Очень мало тех, кто сам что-то создал.
– Мы не видим, к сожалению, здесь примеров такой масштабной благотворительности, когда люди, подобно американцам, инвестируют в строительство клиник. Главная цель наших богатых людей – материальный успех, и неважно, каким образом он достигнут. А ведь были у нас в России меценаты, к примеру, семья Морозовых.
В нашей стране в то время не было клиник такого масштаба, какие построил Морозов. Он вначале выкупил землю, потом отправил инженера и врача в Европу за опытом. Они выбрали швейцарский проект, в то время самый современный, и построили Морозовскую клинику, внесословную, для простых людей. Они были староверами. Инженеры, которые строили эту клинику онкологии, отказались от своего гонорара, сказав: «Мы это делаем для людей». Это была самая современная клиника, это была лучшая мировая практика на тот период, и все было сделано на деньги жертвователей.
В нашем времени я не вижу примеров такой масштабной благотворительности, которые могли бы войти в современную историю нашего государства. Примеры строительства дорогих яхт и покупки самолетов, стремление стать лидером в этом плане – я наблюдаю.
В Соединенных Штатах в клинике Мэйо на научные программы расходуется в год полмиллиарда долларов из разных источников, большинство из которых – фонды и частные инвестиции. Полмиллиарда только на научные программы! В результате всего в одной клинике – два нобелевских лауреата и 44 тысячи работников в самой этой клинике и в разных ее филиалах. Лучшего примера сочетания частной инициативы и гуманитарной миссии в мире нет. Это уникальная клиника во многих смыслах. У американцев многому можно поучиться, культура класса богатых имеет там большую историю, чем у нас.
Утром папа ушел куда-то, вечером вернулся
– Вы растите пятерых детей. Расскажите про ваши правила воспитания.
– Естественно, в воспитании мы повторяем те модели, которые были заложены в семьях, где мы сами с моей женой выросли. В моей семье воспитание происходило без нравоучений, а только на примере старших. Для меня это было очень действенно, я чутко реагировал на это. Я хотел подражать своему дедушке, я видел и понимал, как правильно поступает моя мать в разных жизненных ситуациях. Для меня было важно соответствовать системе ценностей своих родителей.
И со своими детьми я стараюсь меньше заниматься нравоучениями, Анастасия, моя жена, взяла на себя эту функцию, она проводит много времени в разговорах с детьми и обсуждениях, что такое хорошо, что такое плохо.
– Дети хорошо представляют, чем вы занимаетесь?
– Не совсем. Хорошо это невозможно представить. Даже коллеги не все представляют зачастую. Потому что сегодня в каждом направлении медицины присутствуют нюансы, которые могут понимать только профессионалы.
– А вы служите примером для своих детей?
– Надеюсь, что да. Хотя они же не видят меня за операционным столом или пишущим статьи. Они видят, как папа принимает гостей, шутит, иронизирует. Отчасти может сложиться впечатление легкомысленного человека. Утром ушел куда-то, вечером вернулся. Но, с другой стороны, для детей, скорее всего, важно другое.
Фонд «Правмир» помогает онкобольным взрослым и детям получить необходимое лечение. Помочь можете и вы, перечислив любую сумму или подписавшись на ежемесячное регулярное пожертвование в 100, 300, 500 и более рублей.