Сразу скажу, что особо впечатлительным мамам лучше вообще не читать это интервью. Потому что речь в нем пойдет о достаточно редких состояниях, которых лично у вашего ребенка почти наверняка никогда не случится.
Обезвоживание: эффективность выпаивания
– В любой статье, на любом «мамском» форуме в интернете пишут: «обязательно следите, не обезвожен ли ребенок». А как понять, сильно ли ребенок обезвожен?
– Среди других, хорошо известных признаков обезвоживания, нужно обратить внимание на нарастающую вялость ребенка; вялость уже заставляет думать о госпитализации. Коварный симптом: ребенок весь день лежит и дремлет, маме жалко его будить и поить. А вялость и дремота могут быть вызваны именно обезвоживанием. И, если мама не решится нарушить покой ребенка, ему вскоре может понадобиться капельница, стационарное лечение.
Второй признак более объективный – ребенок мало и редко мочится. Если с последнего мочеиспускания прошло больше 12 часов – это повод показаться врачу.
При обезвоживании важно эффективно выпаивать ребенка. Подчеркиваю, не просто выпаивать, а – эффективно! Даже при обезвоживании средней степени тяжести можно избежать поездки в больницу, если всё делать правильно.
– Как заставить ребенка – особенно маленького – пить?
– Заставлять не нужно. Нужно уговаривать пить дробно, маленькими порциями. Для младенца такая порция – одна чайная ложка, 5 мл, для взрослого ребенка – столовая ложка в 15 мл. Стандартная схема выпаивания малыша – ложка воды или солевого раствора раз в пять минут.
Даже если ребенок совсем не хочет пить, всегда можно капать в рот капли из пипетки или из шприца. Если стандартная схема не сработала, ребенок не пьет, надо брать пипетку и капать на язык, на угол рта каплю за каплей, без перерывов.
В некоторых ситуациях ребенок просто категорически отказывается пить – это может быть, например, при соледефицитном обезвоживании. Упорный отказ от питья – это, как и неукротимая рвота, показатель неэффективности выпаивания. А если выпаивание неэффективно – нужна капельница.
У детей обычно выделяют три типа обезвоживания:
– изотоническое – потери воды и солей одинаковые;
– вододефицитное – преобладает потеря воды;
– соледефицитное – преобладают потери солей.
Важно поить с ложки или из шприца, не давать пить из стакана, даже из соски. Два-три крупных глотка из стакана могут спровоцировать рвоту, когда желудок раздражен – что сведет на нет все усилия по выпаиванию. Не нужно давать жидкости больше одной ложки за один раз, даже если ребенок просит пить. Но и интервал между приемами жидкости не должен быть больше 5-7 минут – круглые сутки, кроме времени сна.
– Обезвоживание всегда связано с гастроэнтерологическими проблемами?
– Нет. Обезвоживание может быть следствием любых потерь жидкости. Состояния, сопровождающиеся неукротимой рвотой, вызывают обезвоживание – и бывает, что это проблемы намного более серьезные, чем гастроэнтерология. Например, диабетический кетоацидоз (состояние, предшествующее диабетической коме) или острая кишечная непроходимость. Пилоростеноз или адреногенитальный синдром у новорожденных детей, неврологические заболевания – у рвоты может быть много причин. Но даже если и нет патологических потерь жидкости, а просто ребенок долгое время мало пьет – он может обезводиться.
Обезвоживание может быть вызвано длительным подъемом температуры тела без адекватного увеличения объема выпиваемой жидкости. При лихорадке больше жидкости теряется с испарением через дыхание, через кожу – поэтому нужно больше пить. Обезвоживание, конечно, наступит не так быстро, как при упорной рвоте или поносе – но может быть вполне серьезным, если длительно недопаивать ребенка.
– А о чем говорит рвота с примесью желчи?
– В учебниках пишут, что это признак кишечной непроходимости. А на практике… При любом заболевании, если оно сопровождается сильной и длительной рвотой, со временем появляется примесь желчи в рвотных массах. При пищевых токсикоинфекциях – довольно часто. Сейчас крамольную вещь скажу, за которую меня, наверное, коллеги ногами запинают – даже при пилоростенозе бывает рвота с желчью. Сам видел. По всем канонам не может такого быть – но вот бывает. Так что рвота с желчью – это признак, который больше говорит о тяжести заболевания, чем о его причине.
Пищевая токсикоинфекция – заболевание, причиной которого стало попадание в пищу не только болезнетворных бактерий, но и большого количества токсических (отравляющих) веществ, выработанных этими бактериями.
Пилоростеноз – врожденное сужение выводного отдела желудка (привратника), создающее препятствие для прохождения пищи из желудка в кишечник. Обычно проявляется на 2-4 неделе жизни ребенка.
Еще один признак, которому не стоит придавать большого значения – приносит рвота облегчение, либо не приносит. В учебниках пишут, что если рвота приносит облегчение, то это какое-то желудочно-кишечное заболевание, если она не приносит облегчения – это или неврология, или проявление интоксикации, или другая проблема, не связанная с желудком. Но на практике на этот симптом бесполезно ориентироваться, потому что и при сильных токсикоинфекциях рвота может не приносить облегчения, и при некоторых неврологических заболеваниях рвота как раз может облегчение принести.
При сотрясении мозга, при гидроцефалии, при опухоли мозга – рвота возникает из-за повышения внутричерепного давления. А внутричерепное давление даже лечат мочегонными препаратами, чтобы просто немножко обезводить организм. И от рвоты получается тот же эффект: хоть немного, но может стать легче. Потому что организм чуть-чуть обезводился, и в мозгах, грубо говоря, стало меньше жидкости.
Лихорадка без ОРЗ: менингит, остеомиелит?
– Температура без сопутствующих симптомов всегда пугает. Мы знаем, что делать, если есть кашель, насморк или боль в горле, а когда лихорадит на ровном месте…
– Самые частые причины повышения температуры без катаральных явлений – инфекции мочевыводящих путей, или некоторые вирусные инфекции (энтеровирусные, герпесвирусные, так называемая розеола). Грипп обычно начинается с повышения температуры, и лишь на второй-третий день возникает кашель и скудные катаральные явления.
А у маленьких детей многие болезни в первые часы начинаются примерно одинаково, с повышения температуры и общего недомогания. Более специфические признаки часто появляются позже, на второй-третий день. К сожалению, это в полной мере относится и к довольно неприятным вещам типа менингита или аппендицита. Или, допустим, остеомиелит у новорожденного – можно не сразу заметить, что у ребенка висит ножка или ручка, что в ножке или ручке отмечается резкая болезненность при движении. Поэтому очень важны повторные осмотры ребенка врачом.
Детская розеола – инфекционное заболевание, наиболее распространенное у детей в возрасте до двух лет. В начале болезни обычно проявляется лихорадкой без других проявлений. Через несколько дней упорной лихорадки появляется сыпь, сначала на лице, груди и животе, а потом по всему телу. Специфически розеолу не лечат, только симптоматику.
Остеомиелит – гнойно-некротический процесс в кости, а также в окружающих мягких тканях. Острым гематогенным остеомиелитом чаще всего болеют дети до года. Из-за интоксикации у больного поднимается температура, появляются локализованные боли и конечность приобретает вынужденное положение. При остеомиелите практикуется обязательная госпитализация и массивная антибактериальная терапия.
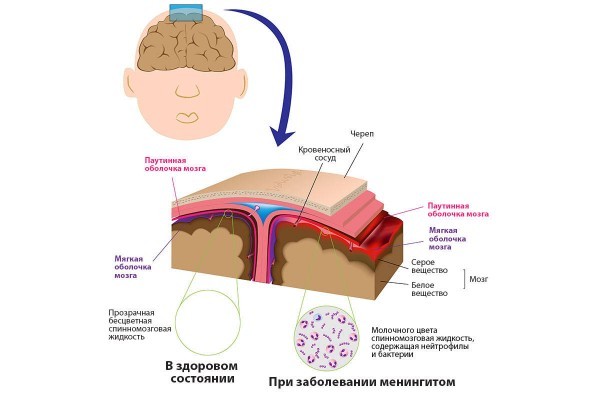
Менингит – воспаление оболочек головного мозга и спинного мозга. Диагностируют менингит с помощью люмбальной пункции (поясничного прокола). Лечат его с помощью антибиотиков, противовирусных и противогрибковых средств.
– Как не пропустить менингит? Известно, что часто начинают лечить от ОРВИ, а потом уже очень поздно выясняется, что это был менингит.
– Это в большей степени относится к так называемым серозным менингитам – преимущественно вирусной природы, когда менингиальные симптомы (проще говоря, признаки менингита) довольно стертые, и их трудно выявить. При гнойных, бактериальных менингитах весь этот комплекс симптомов ярко выражен (хотя и гнойные менингиты нередко пропускаются). А при серозных менингитах менингиальные симптомы стертые, могут быть заметны не сразу, поэтому любые похожие симптомы должны настораживать и требуют наблюдения ребенка в динамике. Потому что симптомы менингита бывает трудно отличить от симптомов менингизма (раздражения оболочек головного мозга в ответ на обычную вирусную инфекцию или на лихорадку).
– И каковы симптомы менингита?
– Их несколько, но на самом первом месте я бы поставил гиперестезию, то есть повышенную чувствительность к любым внешним раздражителям – ребенку больно, неприятно смотреть на свет, больно слышать громкие звуки. Ребенку неприятны любые прикосновения к коже.
– Но ведь так почти всегда и бывает при лихорадке.
– В этом и есть проблема. Самое простое – сбить температуру и осмотреть ребенка еще раз после ее снижения. Вообще, в любых экстренных ситуациях врачу не нужно лениться осматривать ребенка повторно. Симптомы менингизма, как правило, исчезают или значительно уменьшаются после снижения температуры.
– А если симптомы остаются, то это менингит?
– Совсем не обязательно. Увы, медицина – это далеко не такая простая наука, как того хотелось бы вам и многим из ваших читателей. Или как того хотелось мне сразу после окончания института. Чтобы предположить диагноз, нужно учитывать другие симптомы и историю заболевания, нельзя ориентироваться только на один признак. Но если у лихорадящего ребенка после снижения температуры сохраняются симптомы гиперестезии, головная боль и тошнота – то да, вероятность менингита велика, нужно срочно показать этого ребенка квалифицированному врачу.
Отдельная большая проблема – менингиты у новорожденных детей. А встречаются они чаще, чем менингиты у детей другого возраста.
У нас была легендарная заведующая отделением новорожденных, Алла Павловна – целая эпоха в жизни больницы. Первое, что она делала, входя в палату к плачущему ребенку, – брала его на руки. Сама непринужденно говорила с мамой, расспрашивала, а ребенка прижимала к себе. Что такое от Аллы Павловны исходило – не знаю, но ребенок тут же успокаивался, начинал дремать практически мгновенно. А делала она это не для того, чтобы просто ребенка успокоить, а чтобы выявить самый главный, кардинальный признак менингита у новорожденного.
В обычном случае ребенок успокаивается на руках просто от тактильного контакта, а при менингите каждое прикосновение к новорожденному вызывает боль, вызывает еще больший крик.
Он лишь иногда перестает кричать и более-менее успокаивается тогда, когда про него на минуту все забыли, никто не трогает. Чуть подойдешь, чуть притронешься – опять начинается. Это самый грозный признак.
Все остальные симптомы у новорожденных опять же очень сильно смазаны – всякие симптомы Лессажа, ригидность затылочных мышц, выбухание родничка. Их диагностическая ценность велика хотя бы после двух-трех месяцев жизни. В период новорожденности практически каждый лихорадящий ребенок, который негативно реагирует на прикосновение, нуждается в спинномозговой пункции, и лучше ее сделать лишний раз, чем не сделать тогда, когда это нужно.
Симптом Лессажа или «симптом подвешивания» – описан известным французским педиатром Адольфом Августом Лессажем. При менингите поднятый под мышки ребенок раннего возраста поджимает ноги к животу и запрокидывает голову.
– Менингит всегда оставляет неблагоприятные последствия?
– Нет, при адекватном и своевременном лечении менингита прогноз неплохой. Прогноз хуже при сочетании менингита с энцефалитом или при энцефалите, особенно – герпетическом.
Поражения мозга: воспаление, кровоизлияние, опухоль
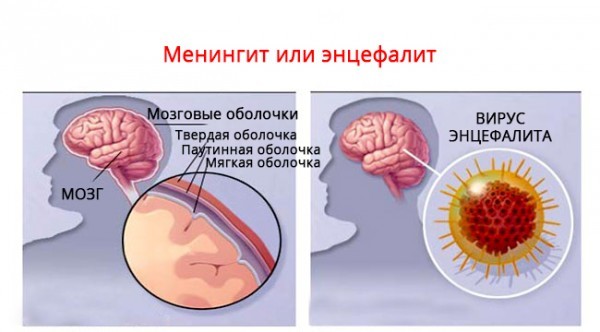
– А чем энцефалит отличается от менингита?
– Смотрите, вот луковица состоит из шелухи и из самого лука. Если плесень покрыла луковую шелуху – это менингит, воспаление мозговых оболочек. А если начала гнить сама луковица изнутри – это энцефалит.
Энцефалит – воспаление вещества мозга, а не его оболочек. Самый страшный энцефалит – герпетический, при нем этот процесс «гниения луковицы» очень сильный и с плохими последствиями. Его вызывает самый обычный вирус простого герпеса, губной простуды. Важно вовремя его диагностировать, выявить вирус герпеса в анализах. Но любой анализ требует времени, а если энцефалит протекает бурно, то ребенку сразу назначают противогерпетические препараты, не дожидаясь результатов анализов. Как говорится, «лучше перебдеть».
– Какие у энцефалита проявления, на основании каких признаков его можно заподозрить?
– Важно проверять так называемые очаговые симптомы поражения головного мозга. Которые говорят о том, что прицельно поражен какой-то участочек вещества мозга, что конкретно какая-то область мозга чувствует себя плохо. И поэтому какую-то маленькую, локальную часть своей работы нервная система начинает делать неправильно.
Очаговых симптомов много, проверить все из них может только опытный врач-невролог. Но некоторые – видны, что называется, невооруженным глазом:
- разный размер зрачков;
- частично перекошенное лицо: опущенный угол рта, опущенное веко, асимметрия при оскале зубов;
- язык, отклоненный в сторону при высовывании;
- слабость, неподвижность одной руки или ноги;
- нарушения походки и координации движений.
Очаговые симптомы, возникшие внезапно – штука грозная. Причиной их появления иногда могут быть серьезные, угрожающие жизни состояния.
Столь же опасными, как очаговые симптомы, могут быть и впервые возникшие парциальные судороги.
– О чем вообще свидетельствуют судороги?
– Судороги судорогам рознь. Чаще всего у детей встречаются обычные фебрильные судороги. Как они выглядят? При высокой температуре малыш ни с того, ни с сего застывает, закатывает глаза вверх, выгибается, становится «деревянный». Не дышит, бледнеет, может начать синеть. Потом чуть-чуть отходит, уходит это общее напряжение и начинают мелко трястись ручки и ножки. Это типичный тонико-клонический приступ, выглядит он ужасно.
Мама, которая это видит, испытывает такой стресс, который трудно забыть. Но такой приступ, однократно случившийся при высокой температуре у ребенка младше трех-пяти лет – это дело не очень страшное, с хорошим, чаще всего, прогнозом. Хоть и выглядит жутковато.
Хуже – если судороги повторяются, если они возникают без температуры, возникают у ребенка старшего возраста. В этой ситуации велика вероятность серьезного неврологического заболевания. Или какие-то мелкие парциальные, «очаговые» судороги, о которых я упоминал. Когда, например, стойко начинает одна ладошка дрожать, или половина лица начинает дергаться… Если они возникают впервые, то они тоже (как и очаговые симптомы) могут быть признаком очень серьезных ситуаций. И это хуже фебрильных судорог, хоть и выглядит совсем не так страшно.
Фебрильные судороги – судороги, возникающие у детей при температуре выше 38 градусов.
Парциальные судороги – судороги, возникающие в ограниченном участке тела, не сопровождающиеся нарушением сознания.
– Что это за серьезные ситуации?
– Очаг поражения в мозге. Откуда он взялся? Причина может быть инфекционная – это энцефалит, о котором я говорил. Он часто возникает после перенесенного ОРЗ или другой инфекции, например ветрянки. Ребенок уже выздоровел или почти выздоровел, прошла пара недель после разгара инфекции – и вдруг возникают острые неврологические расстройства: очаговые симптомы, нарушения речи, нарушения сознания, необычное поведение.
Другая грозная причина – это внутричерепные кровоизлияния, их очень опасно пропустить. У более старших детей они, как правило, связаны с травмой. Очень коварны так называемые субдуральные гематомы, когда кровь накапливается между костью и твердой мозговой оболочкой. Они чаще всего венозные, а венозная кровь течет медленно, гематома набирается постепенно.
Ударился мальчишка головой о футбольные ворота, его быстро ведут в травмпункт, там смотрит травматолог. Может даже невропатолог в приемном отделении больницы посмотреть. Как бы ни обследовали, но в первый момент после травмы субдуральное кровоизлияние может быть минимальным и не вызывать симптоматики. А дальше лопнувший сосуд будет потихоньку подкравливать. И через 6, 8, 12 часов может набраться большая гематома. В более редких случаях 1-2 дня может пройти до того, как гематома проявится во всей красе.
В фильме про Сирано де Бержерака показана типичная картина субдурального кровоизлияния: сразу после травмы человек чувствует себя хорошо, а спустя полдня – умирает. Общемозговая симптоматика – головная боль, рвота – имеет право быть после любого сотрясения мозга. Но если эти проявления круто нарастают на второй или третий день, если через какой-то промежуток после травмы появились очаговые симптомы, нарушения сознания – немедленно к неврологу. В этом случае нужно обязательно делать КТ.
У маленьких детей могут быть и другие причины кровоизлияний. Например, геморрагическая болезнь новорожденных. Это когда из-за целого ряда причин и механизмов у новорожденного начинаются сильные проблемы со свертываемостью крови. Раннюю форму этой болезни лечат в роддоме, для профилактики всем детям в роддомах делают уколы викасола (хотя это не очень эффективная профилактика с современной точки зрения, но уж какая есть).
Но особенно коварна поздняя форма геморрагической болезни. Когда в месяц, в два месяца вдруг у ребенка возникает кровоточивость. Вот, допустим, сделали в месяц прививку, гепатит В – а ранка полчаса, час, два часа подкравливает, не останавливается – кровь не сворачивается. На такие вещи нужно обращать очень пристальное внимание.
Самое страшное проявление геморрагической болезни новорожденного – спонтанно возникающее кровоизлияние в мозг. Вообще кровотечение где угодно может произойти: может быть срыгивание с кровью или моча красная – но это не так страшно. А вот когда это в мозгах произошло – беда. Если новорожденный, с которым было всё хорошо, вдруг стал очень бледный, у него разная ширина зрачков, висит уголок рта, одна ручка или одна стопа трясется – немедленно в больницу. Нужно исключать внутричерепное кровоизлияние.
Есть еще одна причина очаговых симптомов, которая к экстренной помощи не относится, но забывать про которую нельзя. Хотя педиатры о ней не всегда помнят, и просто дикие случаются истории.
К коллеге обращается мама 7-летней девочки и просит подрезать ахилловы сухожилия на пятках. Оказывается, девочка внезапно начала при походке шататься, ее стало чуть-чуть заносить. В двери не попадает, за углы цепляется, заваливается в сторону – нарушена координация. Плюс к этому какие-то головные боли непонятные, тошнота по утрам.
Пошли в какую-то платную клинику к неврологу, тот посмотрел, направил к ортопеду. А ортопед говорит: «Вам нужно подрезать сухожилие, но мы этого не делаем – ищите, где делают». Пока ходили по клиникам, прошло несколько месяцев. А у девочки в итоге оказалась опухоль мозга, которая за это время только выросла.
Нужно помнить, что любая очаговая симптоматика, постепенно нарастающая, сопровождающаяся головными болями, тошнотой, рвотой в утренние часы – может быть признаком опухоли мозга. Типично именно нарушение координации, потому что у детей самая частая локализация опухолей мозга – задняя черепная ямка, область мозжечка. Опухоль или растет из мозжечка, или начинает его сдавливать. А мозжечок отвечает за координацию. Если очаговый процесс возникает именно в этом участке мозга, то это проявляется в виде нарушения координации.
Новорожденные: особое время
– Мы уже много раз специально упоминали о новорожденных, об особом течении болезней в этот первый месяц жизни ребенка. Вообще, период новорожденности – совершенно особое время, ни на что не похожее. Только в этом периоде могут проявиться «просмотренные» в роддоме серьезные аномалии развития внутренних органов. Только у новорожденных могут протекать тяжелые инфекции, полученные внутриутробно или во время родов.
Иммунитет новорожденного только-только начинает формироваться и знакомиться с внешним миром – поэтому любая инфекция, которая у старшего ребенка ограничилась бы каким-нибудь насморком, у новорожденного может прорваться в кровь и вызвать тяжелые поражения органов.
К любым ситуациям, возникшим у новорожденного, нужно относиться совсем не так, как к таким же ситуациям у ребенка месяцем старше.
Любое серьезное страдание новорожденного выражается в нарастающей вялости, снижении аппетита или полном отказе от еды. Что бы это ни было, от какого-нибудь воспалительного процесса до тяжелого порока сердца.
Если что-то происходит непонятное с новорожденным, и при этом он упорно отказывается от еды – нужно сразу ехать в больницу, а не пытаться лечиться дома. Потому что в этой ситуации необходимо обследование, что называется, «с ног до головы». И потому что экстренные ситуации, возникающие у новорожденного, могут развиться очень быстро и закончиться очень плохо; тут требуется пристальное врачебное наблюдение.
Боли в животе: инвагинация кишечника?
– Как понять, что у ребенка болит живот?
– Каждая мама, сталкивавшаяся с обычными коликами, знает, что такое боль в животе у малыша.
Ребенок не голодный, не холодный, но плачет без видимой причины, орет, заливается, подтягивает ноги к животу. Другое дело, что у грудного ребенка угрожающие состояния, проявляющиеся болью в животе, обычно имеют еще какие-то симптомы. Если нет рвоты и лихорадки – это чаще всего колики или метеоризм, что-то не очень страшное. Аппендицит в таком возрасте – относительная редкость.
Самая страшная причина боли в животе у маленького ребенка – инвагинация кишечника.
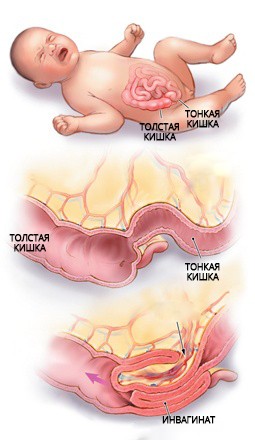
Инвагинация кишечника – отдельный вид кишечной непроходимости, причиной которого становится внедрение одной части кишечника в просвет другой. Чаще всего встречается у детей грудного возраста.
Боль при этом довольно характерна: возникает приступами раз в 5, 10, 15 минут. Резко возникает и так же резко исчезает, через сопоставимые промежутки времени. Но чем дальше, тем больше и сила, и длительность приступов. Через какое-то время после этих приступов появляется рвота, через длительное время – вздутие живота. Сначала стул отсутствует, а потом появляется очень своеобразный кровянистый стул, с виду похожий на малиновое желе. Тут уже никаких сомнений в диагнозе не остается. Но когда все эти симптомы пришли, может быть поздно, кишка может быть некротизирована, и ребенок имеет шансы остаться инвалидом.
Если инвагинация не выявлена в первые сутки, то приходится удалять участок кишки, который за это время уже омертвел. Хорошо, если участок маленький. Если приходится вырезать большой кусок кишки, то потом возникнут пожизненные проблемы с перевариванием и всасыванием пищи. Поэтому инвагинацию очень важно выявить на том этапе, когда только-только начались эти периодические схваткообразные боли и рвота. Ведь если прошло немного времени, хотя бы меньше суток, кишку можно просто раздуть как воздушный шарик, она расправится и выйдет. При длительном сроке инвагинации – из-за нарушения питания кишки она уже умерла, всё, ее можно только вырезать. Если начнешь раздувать, то она порвется и будет перитонит.
Если есть сомнения, нужно не бояться поставить клизму, чтобы получить стул и посмотреть, какой он. Но при картине симптомов, которую я описал выше, нужно ребенка хватать и ехать в хирургию.
– Из-за чего происходит инвагинация?
– Из-за эластичности кишки в маленьком возрасте. Такое может происходить и при небольших аномалиях кишечника, и у совершенно здорового ребенка. Вот кишка зашла в кишку, ребенку стало больно и он покричал, но потом успокоился. Потом идет перистальтическая волна по кишке (время от времени они идут обязательно) – и во время этой волны кишка заходит в кишку еще глубже. Ребенок опять кричит, начинается следующий приступ.
Инвагинация бывает редко – но всегда нужно об этом помнить, потому что время играет решающую роль.
Хирургу, причем именно квалифицированному детскому хирургу, нужно показаться быстро. Эта патология коварна тем, что в светлые промежутки между приступами живот абсолютно мягкий. Может скорая приехать, прощупать живот – он идеальный. Если скорая уедет, пока не начался следующий приступ, диагноз будет ошибочным.
Аппендицит: не стесняйтесь переспросить
– У более старших детей при боли в животе на первом месте стоит аппендицит. О нём все хорошо знают. Но нужно всё же сказать о нём пару слов. Не всегда следует успокаиваться в тот момент, когда хирург осмотрел ребенка, снял диагноз «аппендицит» и отпустил домой. Особенно – если это произошло в первые сутки, а тем более в первые часы заболевания.
Если сильные боли сохраняются или нарастают, нужно обязательно показываться хирургу второй, третий или четвертый раз. То же самое с УЗИ – если сохраняются боли, нужно делать УЗИ второй, третий, четвертый или пятый раз.
Потому что типичная картина может развиться не сразу. А при аномальном расположении аппендикса (то есть, если он расположен не на своем месте, а сзади слепой кишки, сзади мочевого пузыря и т.д.), типичной клиники может не быть вообще.
Что должно настораживать? Переход болей в первые часы заболевания. При типичной картине аппендицита боли начинаются вверху, в эпигастрии, а потом, спустя несколько часов, спускаются в правую нижнюю часть живота. А при атипичном расположении отростка боль переходит в другие отделы живота, например в надлобковую область – но в любом случае, если боли начались где-то вверху, а потом переместились вниз и остаются в одной точке – это должно настораживать. Особенно, если боли сопровождаются температурой, нечастой рвотой.
При атипичном расположении аппендикса могут возникать болезненные позывы к мочеиспусканию или дефекации – клиника очень разнообразная, в зависимости именно от тех вариантов, где аппендикс расположен. Расположен близко к мочевому пузырю – начинает его раздражать, и возникает клиника, похожая на цистит. Но странный цистит – с температурой, с сильной болью в животе, с переходом болей, с рвотой. Если аппендикс близко к прямой кишке – начинается клиника, похожая на колит, но тоже – странный колит, сопровождающийся другими симптомами.
В этом случае важен анализ крови, осмотр хирурга с ректальным исследованием, УЗИ. Но главное – это наблюдение ребенка в динамике. Тут лучше остаться в больнице, даже если создается впечатление, что ничего не делают – «пришел хирург, потыкал пальцем в живот и ушел». На самом деле, наблюдение хирурга и оценка динамики – это самое главное обследование.
– На УЗИ не видно сразу, что это аппендицит?
– На УЗИ – видно при типичном развитии болезни и при достаточном сроке от ее начала. А еще – если в кишках не слишком много газов, если аппаратура достаточно хорошая, а у специалиста «набит глаз». А при несоблюдении этих условий может быть и не видно, поэтому всё решает клиническая картина. При непонятной клинической картине УЗИ нужно упорно повторять и сопоставлять с другими данными.
УЗИ – метод, зависимый от оператора, его квалификация крайне важна. Если после проведения рентгена есть снимок, и это штука объективная, то на УЗИ ничего объективного нет. Под каким углом повернул датчик, с какой силой надавил на него и как интерпретировал полученную картинку – штука исключительно субъективная. Поэтому для диагностики аппендицита можно ориентироваться лишь на заключение специалиста УЗИ, который постоянно работает в детском хирургическом стационаре и видит эту проблему. А не на того, который сидит в платной клинике и делает самые разные исследования, и взрослым, и детям.
– А на МРТ не видно? Если, например, просто сделать МРТ ребенку платно?
– Лучше отвезите к квалифицированному хирургу. На МРТ, конечно, видно, но пока будете записываться на МРТ и ждать его описания – потеряете время. А маленьким детям обычно нужно давать наркоз во время этого исследования; лишний наркоз никогда не бывает полезен.
Аллергические реакции: сыпь и отеки
– Острые аллергические реакции обычно начинаются с сыпи, часто сыпь сочетается с отеками, с болью в суставах. Реже возникают отеки без сыпи.
В типичных случаях, при крапивнице, появляются крупные волдыри, которые возвышаются над поверхностью кожи. Сначала возникает краснота, потом волдырь, потом волдыри разрастаются, сливаются, быстро появляются новые. В этом случае вызывайте скорую и, до ее приезда, дайте любой антигистаминный препарат – супрастин, тавегил, фенистил.
В очень тяжелых случаях (синдром Лайела, синдром Стивенса – Джонсона) кожа начинает слезать, как при сильном ожоге; поражаются слизистые оболочки. Но это, по счастью, крайне редкие состояния.
В обычных ситуациях отеки более опасны, чем сыпь. Отеки могут возникнуть где угодно – симметрично, асимметрично, часто на ладошках или стопах. Хуже, когда отеки на лице, и лицо заплывает (например, раздуваются губы) – если эти отеки так или иначе располагаются близко к органам дыхания.
Самое опасное – отек гортани, затрудняющий дыхание. Если острая аллергическая реакция начинает вдруг сопровождаться сухим кашлем, осиплостью голоса, шумным дыханием, паникой ребенка – нужно очень быстро бежать в больницу.
– А если сидишь с ребенком на даче? Пока скорая доедет…
– В дачной или походной аптечке (особенно в тех местах, где велика вероятность укусов насекомых), пожалуй, нужно иметь преднизолон или дексаметазон в ампулах для уколов.
Кашель и одышка: на что обратить внимание?
– Может ли кашель быть проявлением состояний, угрожающих здоровью и жизни?
– Плохо, если кашель приступообразный, если он не останавливается. Еще хуже, когда он вызывает затруднение вдоха или выдоха, либо задержку дыхания; если кашель мешает дышать – да, это признак экстренного состояния. Например, стеноза гортани. Его причиной, хоть и не самой частой, может быть острая аллергическая реакция – ангионевротический отек Квинке (о котором я недавно говорил).
Стеноз гортани – частичное или полное сужение просвета гортани, которое мешает воздуху проходить через нее.
Отек Квинке – реакция, описанная немецким врачом Генрихом Квинке. Обычно проявляется отеком лица или его части, или каких-то отделов конечностей.
Круп – респираторное заболевание, воспаление дыхательных путей, осложняющееся стенозом гортани.
У младенцев намного чаще бывает так называемый синдром крупа, или стенозирующий ларинготрахеит (старое название – ложный круп). Это состояние (впрочем, как и большинство экстренных состояний с кашлем и одышкой) чаще возникает ночью. Начинается с осиплости голоса и сухого, лающего, не останавливающегося кашля. Один раз услышишь такой кашель – никогда его ни с чем не перепутаешь. Похожий на лай, частое-частое тявканье мелкой осипшей собачки. Это опасный кашель, потому что он предшествует нарушениям дыхания, развивающимся при сужении гортани.
Вслед за ним возникает затрудненный вдох – шумный и удлиненный. Есть такое правило: если препятствие дыханию находится на уровне верхних дыхательных путей: гортани, трахеи – сложно вдохнуть, если внизу, на уровне мелких бронхов и бронхиол – трудно выдохнуть.
При первых признаках крупа вызывайте скорую. Пока она едет, очень важно увлажнить воздух любыми способами. Нет увлажнителя? Откройте в ванной теплый душ на полную мощность и ждите скорую в ванной комнате. Лучше, если можно подышать через ингалятор физраствором, или минеральной водой, или паром.
На какое-то время отек гортани неплохо снимается рефлекторно – если попарить ножки, положить горчицу в носочки. Если совсем плохо – давить ложкой на корень языка и вызвать рвоту – от этого чуть-чуть спадает отек, потому что вегетативная нервная система переключается на другую доминанту. Но лучше парить ножки в теплой воде, 40 градусов. Ни в коем случае не в горячей, потому что, не дадут соврать врачи ожогового отделения в Сперанского: едва ли не самые частые их клиенты – это мамы, которые лечили ребенку круп. Случайно ошпарили, когда по старинке дышали паром или парили ноги.
– А разные эфирные масла?
– На современном этапе развития человечества пахучими веществами лучше не лечиться.
То, что нашим дедушкам было полезно, нам, современным аллергикам, может быть очень вредно.
Это относится, кстати, к любому кашлю с затруднением дыхания, не только к крупу, а даже в большей степени к приступу астмы, и другим вариантам обструкции (сужения) бронхов.
Что делать дальше? Хорошо, если есть дома супрастин, тавегил, фенистил. В этой ситуации даже лучше работают морально устаревшие препараты – не зиртек, не эриус, а именно что-то старое. Они менее направленного действия и в такой ситуации отек снимают лучше. Если есть дома небулайзер, то можно сделать ингаляцию с пульмикортом.
Но про синдром крупа достаточно хорошо знают и мамы, и врачи. А вот про эпиглоттит – как правило, не помнит никто. А зря. От крупа умирают крайне редко, а эпиглоттит – заболевание с очень высокой смертностью, хоть и намного более редкое. При крупе воспалена гортань, при эпиглотитте воспаляется надгортанник. Одно расположено близко к другому, поэтому эти заболевания протекают очень сходно. Тот же «лающий» кашель, то же затруднение вдоха. И при эпиглоттите почти всегда ставят диагноз «круп». Хотя требуется совсем другое лечение.
– Но как-то же можно их отличить?
– Можно и нужно! У эпиглоттита есть отличительные признаки. Во-первых, это боль при глотании и слюнотечение (малыш из-за боли перестает сглатывать слюну). Во-вторых, это нарастание одышки в положении лёжа на спине, и уменьшение – в любых других положениях тела. В-третьих – очень сильная интоксикация, высокая лихорадка и быстрое ухудшение состояния. В-четвертых – обычное лечение крупа не приносит положительного эффекта.
Если у пациента с диагнозом «круп» есть эти признаки – ему не место в отделении респираторных инфекций. Его нужно как можно раньше класть в реанимацию и начинать лечить совсем по-другому. Иначе будет поздно.
Как отличить астму от коклюша?
Другая частая причина кашля с одышкой – бронхообструкция (сужение просвета бронхов). Она может быть связана или не связана с аллергией. У старших детей это чаще бронхиальная астма, у малышей более частой причиной приступа служат вирусные инфекции. В грудном возрасте при вирусных инфекциях может развиться бронхиолит – воспаление бронхиол, мельчайших бронхов. Это похоже на обструктивный бронхит, но протекает намного тяжелее.
Приступы кашля и одышки при бронхообструкции тоже чаще всего возникают по ночам. Кашель не останавливающийся, сухой, с затруднением выдоха, но по тембру совсем другой, не похож на лающий. В тяжелом случае – слышен свист на выдохе, в более легких случаях – просто удлиненный шумный выдох, и видно, что ребенку трудно выдохнуть воздух. Дети постарше чаще садятся, потому что сидя легче выдавить из себя воздух с помощью грудных мышц.
Что делать? Ни в коем случае не греть, ни в коем случае ничего пахучего. Нужно ингалироваться через небулайзер бронхолитиками – в детской практике это беродуал, атровент. Не бойтесь использовать пульмикорт. Это препарат серьезный и гормональный, но от одно-двухразового применения совершенно точно никакого вреда не случится. Почти при любой острой проблеме с кашлем и одышкой он окажет более или менее выраженное благотворное действие.
Но круп и бронхообструкция – их легко разделить теоретически, а на практике очень часто одно сочетается с другим.
Круп – затруднение вдоха, обструкция – затруднение выдоха, но часто одышка бывает смешанной – то и другое в разной пропорции. Если до приезда скорой помощи проингалировать пульмикорт, точно не ошибетесь.
Еще одна возможная причина ночного сухого кашля – приступообразного, не останавливающегося, вызывающего затруднение дыхания – старый добрый коклюш. Приступы могут быть даже покруче, чем при крупе или астме. Но нет ни затруднения вдоха, ни затруднения выдоха, а характерна такая имитация затруднения вдоха – реприза.
Ребенок не может остановиться, кашляет до упора, выкашливает из себя весь воздух – и после этого не может вдохнуть. Возникает рефлекторная задержка вдоха, которая может длиться несколько секунд, несколько десятков секунд. А после этого – такой бурный вдох; трудно с чем-то перепутать. Не просто шумный, как при крупе, а такой вдох «во весь голос». Это тоже спазм гортани, но под действием токсинов, которые выбрасывает в кровь возбудитель коклюша. А на поздних стадиях болезни это сохраняется рефлекторно: там уже и возбудителя нет, и токсина нет, а нервная система это запомнила.
Коклюш нетрудно отличить от других заболеваний лишь на поздних сроках болезни. Синдром крупа, синдром бронхообструкции коварны тем, что могут развиться внезапно, без предупреждения, с первых часов заболевания. При коклюше кашель длится неделями, постепенно нарастая. Переходит из банального кашля, как при обычном ОРЗ, в те приступы с репризами, которые я описал выше. Не сразу, а в течение недели-двух. Слюни при коклюше текут такие вязкие, противные – тоже трудно с чем-то перепутать…
А коварен коклюш по-своему. Дело в том, что когда появились типичные репризы – уже ничего не сделаешь; нет каких-то средств, с помощью которых можно легко и быстро снять кашель. Приходится страдать и терпеть то, как ребенок кашляет, до синевы, до рвоты, до того, что сосуды в глазах лопаются, до синячков на лице. А облегчить течение заболевания можно, лишь назначив антибиотики в самом начале болезни, когда кашель еще мало чем отличается от простого ОРЗ. Тут большую роль играет опыт и интуиция врача.
А уж если время упущено… тот же пульмикорт может облегчить состояние, но только совсем чуть-чуть. Более важно дать лекарства, подавляющие кашель. И успокоительные; причем в тяжелых случаях нужны довольно сильные седативные препараты. Очень важно, чтобы было много кислорода. В отличие от других респираторных заболеваний, рекомендуется много проветривать помещение и много гулять. Всё это чуть-чуть облегчает кашель, но радикально его не вылечишь, пока он сам не пройдет. Одним словом, дешевле сделать прививку.