
Чудо происходит, когда начинаешь работать с пациентом
— В «Фейсбуке» вы часто рассказываете истории успешной реабилитации после инсульта или травм. Это люди, которые успели приехать к вам вовремя?
— У нас много и тех, кто не успел вовремя, кто приехал поздно, когда вышли все сроки и мы уже ничего не можем сделать. Не все так радужно, как я пишу в «Фейсбуке», и так нередко бывает.
У нас на реабилитации был мальчишка Женя Графов. Это история, когда в 2019 году в Чите солдат расстрелял караул. Восемь человек насмерть, трое спаслись, а двое были ранены — один в живот, а другой — как раз Женя — в голову.
Два месяца комы, пуля и сейчас находится в мозге парня... А он из села в Тюменской области, и полтора года после трагедии вообще толком нигде не был.
Попал к нам запущенный просто донельзя, весь законтрактуренный, полностью парализованный — без своих движений. Женя был у нас два месяца — ему помог благотворитель Игорь Алтушкин. Дело сдвинули с мертвой точки — он стал лучше сидеть, больше держать спину, мы подобрали терапию, но… фатально упущено время.
Вот тут-то не то что руки опускаются — в нашей профессии руки опускаться не должны — но… жуткая история. Парень пострадал в 18 лет, через три месяца после начала службы в армии. Жене определили 1-ю группу инвалидности, дали 20 тысяч пенсии. Помочь им с мамой некому, а есть вещи, которые нужно делать постоянно, пожизненно. Но кто будет заниматься ботулинотерапией для лечения мышечной спастики в деревне в Тюменской области?
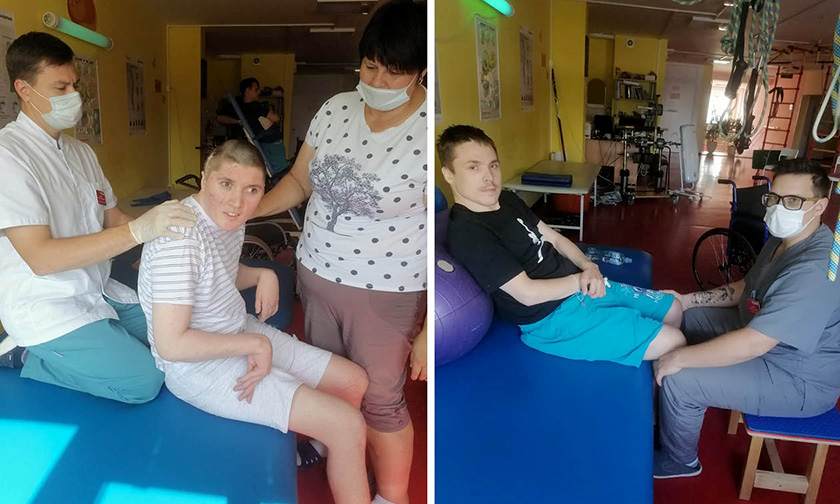
Женя Графов (слева) и Саша Ярошик (справа) с реабилитологами в Центре Ирины Волковой
У нас лежал парень Саша Ярошик. Он нырнул на мелководье, сломал шею и получил тяжелую травму ныряльщика, с повреждением спинного мозга — его тоже полностью парализовало. А он детдомовский, у него нет никого. До нас Саша год прожил в хосписе, причем мы узнали о нем от журналистов: нам позвонили и сказали, что в хосписе живет парень, песни пишет, поет, можем ли мы взять его на реабилитацию?
Первый раз он пролежал у нас два месяца — мы нашли благотворителей, потом фонд «Правмир» оплатил Саше еще один курс. Тоже много чего добились: он сейчас и сидит, и говорит сам. Но год вынужденного бездействия после травмы — это очень много. Руки-то и ноги все равно парализованы, Саша нуждается в постоянном пожизненном постороннем уходе…
Сейчас он живет с другом, но, сами понимаете, сегодня друг есть, а завтра — женился. И когда начинаешь думать про Сашу: а как же ему жить-то? Жить-то как?.. Условия должны быть. Возможно, он бы и смог жить один, но нужно адаптировать для этого квартиру. А кто это сделает? Так что печальных историй много.
В 1989 году врач-невролог Ирина Волкова из Екатеринбурга создала спортивную команду в госпитале ветеранов войн, затем — отделение интенсивного восстановления для людей после инсульта. А в 2000-х — свою реабилитационную клинику, куда с последней надеждой едут пациенты от Сочи до Южно-Сахалинска — после черепно-мозговых травм, повреждений позвоночника, сосудистых катастроф.
— Что может «исправить» реабилитация, если ее начать вовремя? Есть ли в вашей профессии место для какого-то медицинского чуда?
— Чудо происходит тогда, когда начинаешь работать с пациентом, и у нас этих чудес много. Но мы говорим о чудесах рукотворных — если бы с человеком не занимались, ничего бы не было.
Лет десять назад — еще до создания клиники — я много консультировала частным образом, у нас с мужем тогда была школа «Жизнь после инсульта». Приезжаю на адрес: маленькая двухкомнатная квартирка в хрущевке напротив нашей главной городской больницы, молодой мужчина 37-38 лет пятый месяц после инсульта лежит на диване, жена уже в полуистерике, две девочки — одна школьница, другая помладше — носят за отцом утку с судном. И помощи никакой ниоткуда нет.
Спрашиваю пациента: «А почему вы лежите?» — «Мне сказали лежать». А у мужчины даже параличей нет! Мы за две недели поставили его на ноги, восстановили гемодинамику. Через месяц он вернулся на работу таксистом, привез нам в подарок свою коляску, которую бесплатно получил от государства, ходунки — все отдал. И таких историй немало.
У нас были ребята, которым ставился диагноз «малое сознание», «апаллический синдром», и они выходили из них.
Лет семь назад мы работали с мальчиком 18 лет из Перми. У него начались осложнения после плановой операции — это не врачебная ошибка, просто иногда так бывает, — и за пару месяцев парень ушел в вегетативное состояние, хроническую кому. Только дышал, иногда даже не моргал. Мы стали им заниматься прямо в реанимации, и поразительный результат был буквально через первую неделю — он пошел! Беда случилась с ним в начале января, а на 9 мая он уже ездил на велосипеде во дворе, потом взял год академического отпуска, восстановился и окончил физико-математический факультет в университете. Сейчас каждый год приезжает ко мне и поздравляет с днем рождения. Это не чудо ли?
Я не хочу сказать, что так получается у 100% пациентов, вообще нет, но все возможное для человека сделать нужно.
Люди лежат и не знают, что им можно помочь
— От чего зависят эти результаты?
— Прежде всего от характера и масштаба поражений. Восемь месяцев мы работали с 19-летней Настей, которая попала в ДТП на трассе «Челябинск — Екатеринбург». Навстречу автомобилю, где сидела Настя, вылетела машина, и при столкновении девушка получила самые тяжелые травмы. Два месяца она была в коме, затем — в вегетативном состоянии, на ИВЛ. И лишь через полгода занятий она начала ходить с поддержкой, вошла в сознание и контакт, стала выполнять инструкции, реагировать на речь, произносить гласные и согласные звуки. К сожалению, Настя осталась без зрения — вот такое тяжелое повреждение мозга…

Но порой очень рано, преждевременно выносятся вердикты докторов: «Вы не будете ходить, есть, пить, говорить, соображать». Причем это говорят врачи на первых этапах реабилитации. Допустим, случился инсульт или травма, и понятно, что человек тяжеленный. Но родственникам говорят: «Вот вам памперсы, коляска — лежите. Когда встанет, пойдете на реабилитацию». Только он сам не встанет! То есть совершенно не тот ориентир дается!
Нужна ранняя, но правильная реабилитация. А некоторые считают, что правильно — это пригласить домой массажиста. И вот лежит наш пациент, его массируют, а человек не сидит, не стоит и не ходит.
До сих пор встречаются больницы, в которых как будто не слышали о реабилитации.
Особенно сейчас, когда врачей становится все меньше и кадровый голод все больше. Специалистов мало, а участковые, конечно, эту патологию не знают, поэтому пишут: «Колите “Кортексин” и оформляйте инвалидность». Люди лежат и знать не знают, что им можно помочь. Тот же Саша Ярошик год жил в хосписе и не думал, что можно было обратиться в ваш фонд «Правмир» и получить реабилитацию на год раньше. И его судьба складывалась бы иначе.
— Получается, неверные ориентиры дают не только в больницах маленьких городов и деревень, где чаще всего нет профильных специалистов, но и в мегаполисах и больших многопрофильных клиниках?
— За всю Россию сказать не могу, но у нас в клинике на входе висит карта, и мы флажками отмечаем, кто откуда приехал. Самая западная точка — Сочи, самая восточная — Владивосток и даже Южно-Сахалинск.
Совсем недавно к нам приехала семья врачей-терапевтов Серёгиных из Тулы. В 39 лет Денис Владимирович перенес одно из самых коварных заболеваний — бактериальный эндокардит. Он сам по себе протекает тяжело, так еще дает и множество осложнений — в случае Дениса Владимировича инсульт и абсцесс в головном мозге. Доктор становится полностью парализованным, не говорящим, не глотающим, нормально не сидящим, потерявшим очень многие функции. Причем он лечился в Москве — и даже там сказали жене, что он вегетатик, нуждается только лишь в паллиативном уходе. А Серёгины — это врачи, люди с возможностями какими-то! Через «Фейсбук» жена вышла на меня.
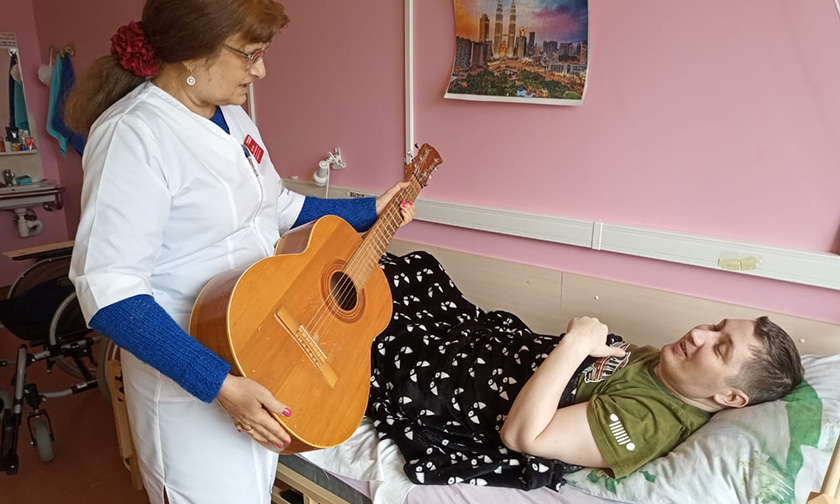
Ирина Волкова и Денис Серегин
Слава Богу, прогноз о паллиативе не сбылся совсем. Они приехали к нам из Тулы, и каждый день приносил хорошие результаты: за два месяца Денис Владимирович начал самостоятельно поворачиваться, садиться и сидеть, писать, появилась речь. Но работы еще очень и очень много.
Хочется донести до людей: вам рано выносят приговоры. Первые полгода вообще не надо никого слушать в этом плане, нужно работать-работать-работать.
На каждом сроке свои задачи, но принцип один — чем раньше начать реабилитацию, тем лучше.
— Это касается любой травмы?
— Людей после инсульта поднять можно: девять из десяти должны ходить. Всемирная организация здравоохранения дает такие цифры: 75% пациентов после инсульта к концу третьего месяца должны перейти на самообслуживание. Причем самое хорошее восстановление идет первые полгода-год.
Порой, если повезет, к неплохим результатам можно прийти и в течение двух лет после инсульта, а потом восстановление останавливается. Это связано с тем, что заболевания, которые привели человека к инсульту, например, атеросклероз или сахарный диабет, остались, и дальше тоже не положительную роль в его жизни будут играть.
А реабилитация после травмы идет совсем по-другому — со временем такой пациент должен становиться все лучше, восстановление идет в течение четырех-пяти лет.
На каждом сроке свои задачи, но принцип один — чем раньше начать реабилитацию, тем лучше.
В следующую среду поступает парень, 32 года, после ДТП. По документам тоже ужас-ужас — вегетатика, параличи. Но я вчера смотрела его по видеосвязи: он в сознании, у нас с ним контакт наладился. Спрашиваю маму: «Что вы делаете в больнице?» Прошел третий месяц, и человек уже должен как минимум сидеть сам, а он пока только глазами моргает. Да, его вытащили с того света, но для восстановления ничего еще не делали, представляете?
Думаю, в его случае можно еще помочь, потому что это травма. Причем работа должна быть самой разной — попытаемся задействовать, разбудить все органы чувств, а начинаем с запахов — нужно каждый день удивлять мозг.
— То есть как?
— Если человек лежит в больнице и смотрит в белый потолок или в окно, чем он удивлен? Ничем, согласитесь. Да еще и жизнь идет по режиму — и питание, и капельницы. Мы меняем это все. Даем и сахар, и соль, и лимон, кому-то селедочку, кому-то и алкоголь можно капнуть — мы не знаем, на что мозг отреагирует, что его разбудит. Поэтому стараемся воздействовать на все органы чувств — запахами, музыкой, светом, фактурой. Даем на ощупь разные предметы, холодное, горячее — и таким образом проверяем обоняние и осязание, температурную и болевую чувствительность.

Ирина Волкова
Много хороших результатов, но не 100%. И еще важный момент — мы никогда не даем обещаний, потому что мы не знаем, как будет. Родственники иногда спрашивают: «У вас такие пациенты были?» — «Были». — «Какие результаты?» — «Есть и такие, и такие». Пока не начали работать, мы не можем сказать, каким будет ответ. Особенно в том случае, если до нас с человеком не работали, его «списали». Тогда мы объясняем, что поработаем месяц, сделаем все возможное, а там — посмотрим.
— Как вы будете работать с тем мужчиной после ДТП?
— На первом этапе хорошо бы наладить с ним контакт и посадить его, потому что сейчас при попытке сесть он падает в обморок. Другая задача — разработать глотание, так как пока молодой человек питается через гастростому. Затем — врач ЛФК и эрготерапевт будут учить его пользоваться руками. На этом этапе пока будет так.
Важно понять, есть ли когнитивные нарушения, функциональный дефицит. Бывают ситуации, когда сначала нужна работа с психологом — надо же со всех сторон к человеку подходить.
Недавно у нас был пациент с болезнью Паркинсона, который сказал: «Если мне у вас не помогут, я покончу жизнь самоубийством». Мы его, кстати, сегодня выписываем.
Подобрали терапию — и он у нас каждый день бегал в магазин за минералкой, хотя две-три недели назад со стула встать не мог. Это тоже колоссальная проблема — врач выписывает препараты, но не видит, как они действуют на пациента. А тут человек пришел, мы его понаблюдали: так вот в чем дело-то, оказывается, — в неправильной дозировке, частоте и времени приема.
В чем сложность реабилитации по ОМС
— Насколько у нас в России доступна такая интенсивная и персонализированная реабилитация по ОМС?
— С реабилитацией достаточно сложно. Государственная реабилитация появилась в 2014 году — до этого ее не было, реабилитационные отделения были у энтузиастов.
Когда в 1989 году моя коллега в госпитале ветеранов войн увидела сюжет, как в одной из дружественных соцстран мужчины после спинальной травмы играли в сидячий волейбол, и рассказала об этом нам, мы очень удивились, потому что у нас вообще инвалиды никуда выйти не могли, про них никто не слышал. А в нашем госпитале было много раненых из Афганистана, затем из Чечни, и мы задумали сделать свою спортивную команду.
Я познакомилась с обществом инвалидов, всех, кого смогла найти, мы привезли в госпиталь — причем некоторые люди годами не выходили на улицу, а у нас начали играть в теннис, плавать в бассейне, вместе мы пили чай. Это было и развлечение, и общение. И сама идея, что люди могут что-то делать, а не только сидеть дома и быть списанными, в моей жизни началась тогда.
А потом у нас в госпитале я занялась созданием нейрореанимации для инсультных больных, и почти сразу возник вопрос: а куда этих людей направлять дальше? Какие-то пациенты, конечно, уходили на паллиативную поддержку, а другим мы еще могли помочь — так у нас появилось «отделение активного восстановления», где люди лежали подолгу, по 30-45 дней.
Сейчас есть три этапа реабилитации по ОМС, и каждый занимает две недели. Первый — для самых тяжелых пациентов. Допустим, человек с инсультом лежит в больнице десять дней, затем проходит первый этап. Для второго этапа почему-то нужно менять стационар — то есть две недели человек проводит в одном месте, на другие две недели госпитализируется в другое.
Почему нельзя заниматься все четыре недели в одной больнице, я не понимаю.
Ведь уже выработали программу, поставили консолидированную цель — она должна быть ясной, реальной и достижимой, и ее не надо менять каждые две недели. Да и время упускается: сегодня человек поступил, завтра его посмотрели, послезавтра обсудят — уже три дня из четырнадцати ушли, а еще минус выходные, и на занятия остается семь-восемь дней.
Если после второго этапа человек выписывается, но при этом он еще не начал ходить или только сидит — а в таком состоянии находится большинство пациентов при тяжелых поражениях, — то на третий этап он не попадает, его бесплатная реабилитация заканчивается первым и вторым этапом. Она может закончиться и раньше, первым этапом, если в заключении напишут, что реабилитационного потенциала нет. Все, тем самым ему обрубили второй и третий этап, и тогда человека потом никто не возьмет — мы таких больных тоже видели, и это ужас, потому что кто-то за тебя решил твою судьбу.
— А почему так происходит — врачи других профилей плохо разбираются в реабилитации или это какие-то системные ошибки?
— Во-первых, все еще нет обучающего курса специалистов. В мединститутах начинают открываться кафедры реабилитации, но нужно время, чтобы врачи выучились и опыт наработали. У нас очень грамотный главный реабилитолог страны — Галина Евгеньевна Иванова, и она мне близка по духу, потому что она тоже своим делом, своей профессией живет. Но у больниц должны быть еще и финансовые условия для создания таких отделений…

Во-вторых, специалистов очень мало. Кадровый голод сегодня, особенно в пандемию, очень чувствуется. У нас реабилитационная государственная больница закрыта на ковид. А там 80 коек — куда теперь люди попадут? К тому же не все выпускники медвузов идут в медицину. Говорят, если 30% остались, это хороший результат.
Третья причина — сейчас же еще у людей плохое отношение к врачам и медицине в целом. Допустим, врач посоветует идти в нашу клинику, а пациент пожалуется руководству, что доктор у нас на дотации, что-то с этого получает. И пациентский экстремизм до безумия доходит.
У нас специальность благодарная, в этом плане более выигрышная. Мы помогаем спасать здоровье, жизнь и судьбу человека — либо он сможет обслуживать себя, либо будет парализованным. И еще ладно, если он, — жены редко бросают своих мужей. Женщин бросают! Мужчины долго не выдерживают: побегал три-четыре месяца, а потом мы узнаем, что супруги разведены.
Сам ложку в рот возьмешь — это не сделает за тебя робот
— Складывается ощущение, что пока хорошая реабилитация — платная…
— В частных и государственных клиниках разные условия, конечно. В нашем центре мы можем разместить до 20 человек максимум, больше мы не берем, потому что с каждым занимаемся индивидуально и каждому можем уделить много времени — целый день работаем, а вечером даем домашние задания.
А в государственных центрах — поток, вместо часа занятие длится 15-20 минут.
Но еще важный момент — во всем должен быть смысл. Сейчас есть много фирм, производящих очень дорогое оборудование. Например, «Локомат» за 20-30 миллионов, который якобы научит ходить. Но он лишь держит тело! Чтобы начать ходить, человек должен почувствовать землю своими ногами, ему нужно сформировать собственное движение.
Родственники пациентов тоже звонят и спрашивают: «А есть ли у вас бассейн? А какое у вас оборудование? Какие вы используете методики?» У людей есть представление, что должна быть чудо-методика или какое-то супероборудование, которое за тебя что-то будет делать. Но итог правильной реабилитации — в том, что ты сам ложку в рот возьмешь, а не в том, когда за тебя это будет делать робот. Оборудование облегчает нам работу с этими больными, но оно не должно замещать собой движения человека.
— Наверное, здесь большой простор для не очень честных предложений о реабилитации на чудо-оборудовании и с помощью чудо-методик.
— В нашей специальности контрафакта в десять раз больше, чем реальных вещей. Как в онкологии пишут «лечим рак 4-й степени», так и у нас — «восстанавливаем все». Такие обещания всегда должны насторожить, и так жаль людей, кто им поверил, ведь это очень дорого.
Мы с командой были на конгрессе в Австрии, и даже американцы, выступая, сказали, что реабилитация — это самая дорогая специальность. С пострадавшим человеком каждый день работают не менее восьми-десяти специалистов, и у них не может быть маленькой зарплаты, потому что это колоссальная нагрузка — и физическая, и эмоциональная. Мы же одни беды и несчастья видим.

Пока женщина у нас, ее уже бросили, муж уже не ходит к ней. Мы же это тоже видим. А бывает так, что ухаживающие умирают раньше пациента. Поэтому мы берем в центр пострадавшего человека вместе с его близкими, чтобы и их обучить, помочь им адаптироваться.
Кстати, ведь именно родственники принимают решение о реабилитации — сам-то пациент чаще всего не может. Допустим, до травмы он был директором завода, а теперь лежит, и хорошо, если есть семья, которая принимает решение бороться. И хорошие семьи бьются за своего, но всякое бывает. Нотариус к нам пришел — ага, понятно, чем дело скоро закончится. Редко ошибаемся.
«Всех старшеклассников я бы приводила в наше отделение»
— Поэтому вы пишете счастливые истории пациентов в «Фейсбук» — чтобы в том числе поддержать себя и коллег?
— Мне кто-то недавно тоже сказал: «Как хорошо, что вы пишете счастливые истории». Но я-то вижу другое, я не вижу счастливую историю. Человек — хрустальная ваза, и понимать это надо смолоду.
У нас ведь народ не пуганый вообще. Молодежь думает, что впереди века и бессмертие.
Но всех старшеклассников я приводила бы в наше отделение и говорила: вот этот парень упал с крыши, этот делал селфи над шахтой лифта на седьмом-восьмом этаже и в эту шахту упал — это селфи было так нужно? Кто-то пьяный садится за руль, кто-то просто гоняет…
А ныряльщики, которые сломали шею! За август-сентябрь к нам поступили 16 человек от 18 до 32 лет — один молодняк. «Не зная броду, не суйся в воду». Но как их предупредить заранее? Мне все время хочется предупредить, и мои фейсбуковские записи — больше для этого. Поэтому я всегда пишу в конце рассказа: «Берегите себя».

Да, есть несчастные случаи, как например, недавно у нас в Екатеринбурге ворота упали на идущую смену — восемь человек погибли, две женщины у нас лежат — тяжеленные. Но когда ты лезешь без страховки на скалу — голову-то нужно включать хоть немного! На резинке прыгнул с моста — а она оборвалась, человек улетел вниз. Мама дарит дочке на 15-летие фотосессию на мотоцикле — на первом же перекрестке у матери на глазах их сбивает машина, девочка в вегетатике. И очень хочется это предотвратить…
— Этой девочке можно помочь силами реабилитологов?
— Ей как раз уже нельзя, к сожалению.
Еще у нас есть целый пласт женщин, которых били и душили мужчины. Мужского экстремизма полно. Но как девочкам сказать: «Вы маленько голову включайте»?
— Уходить, когда насилие только началось?
— Конечно. Дело-то кончится плохо. Он никогда не остановится, никогда.
В фильме человека бьют и убивают по-всякому — пинают и в голову, и в спину, а потом он встает и идет как ни в чем не бывало.
Но жизнь-то намного грубее и страшнее. У нас в центре было много ребят, которые получили лишь один удар в челюсть — и ушли в вегетатику. Многие пробуют восстанавливаться без черепов — кости после перелома убрали, а пластику сейчас не делают, потому что отделения закрыты на ковид.
Ничего хорошего в этих историях нет. Да, мы много делаем, чтобы восстановить человека, но все равно это уже адаптация к тому, какими они стали. При этом в голове пациента мы стараемся перевернуть его историю, сделать ее со счастливым концом, изменить отношение к ней.
— Как?
— Мы всегда говорим, что 30 лет назад люди с такими травмами вообще не жили. Сейчас, слава Богу, живы все. Да, сегодня вы немного другие, но все мы разные. А дальше — наука развивается, медицина, технологии. Ведь раньше и от ВИЧ погибали, и от рака гортани, но сейчас с этими заболеваниями живут, есть лечение.

Я уверена, что в ближайшие годы будет что-то, благодаря чему люди со спинальной травмой смогут ходить. Например, будут придуманы легкие и доступные экзоскелеты, а не по десять миллионов, которые никто не может купить. Но ведь и телевизоры когда-то были гигантскими и неподъемными… И я нашим пациентам говорю: «Да, пока так — коляска, но ваша задача — духом не падать, а готовиться физически к новому будущему этапу, который обязательно будет. И вы пойдете».
Год назад наша Катя Долматова, ей 18 лет, упала с 40-метровой скалы в природном парке «Оленьи ручьи» — ровно через неделю после переезда в Екатеринбург. Была черепно-мозговая травма, сломанная шея, кома. Катюху прооперировали и как бесперспективную выписали домой в Магнитогорск, а через неделю доставили ее к нам на вертолете, с тяжелой травмой спинного мозга, с параличом рук и ног, с пролежнями, чуть дышащую.
Мы учили Катю стоять, поворачиваться, удерживать предметы — и очень многому другому, о чем здоровый человек никогда не задумывается. Теперь она уже сама наносит макияж, делает себе маникюр, хотя мышцы кисти — самые трудно поддающиеся для восстановления. И вот я смотрю на Катины результаты, и думаю, что если была бы возможность длительной реабилитации таких пациентов, то было бы очень много открытий и удивлений для врачей.
В этом году Катя поступила в университет, и вся ее история — о том, что можно выстоять, жить интересно и быть счастливой.
ПРОреабилитация — программа фонда «Правмир», в рамках которой врачи из регионов проходят бесплатную стажировку в ведущих реабилитационных центрах Москвы. Потом они возвращаются в свои города и оказывают помощь людям на новом уровне. Половину средств, которую фонд «Правмир» вкладывает в обучение, обеспечивает президентский грант. А вторую половину необходимо собрать. Вы можете сделать так, чтобы качественная реабилитация была и в вашем регионе!
